2022.01.31
がん肺がんとは?種類・症状・検査・治療法をわかりやすく解説
肺がんは、日本人のがん死亡原因で長年トップを占める深刻な病気です。初期はほとんど自覚症状がないため、進行してから発見されるケースも少なくありません。
この記事では、肺がんのしくみ、種類別の特徴、症状、検査方法、治療法、予防のポイントまでを解説します。正しい知識を持つことで、早期発見・早期治療につなげ、自分や大切な人の命を守る一歩を踏み出しましょう。
目次
肺がんとは

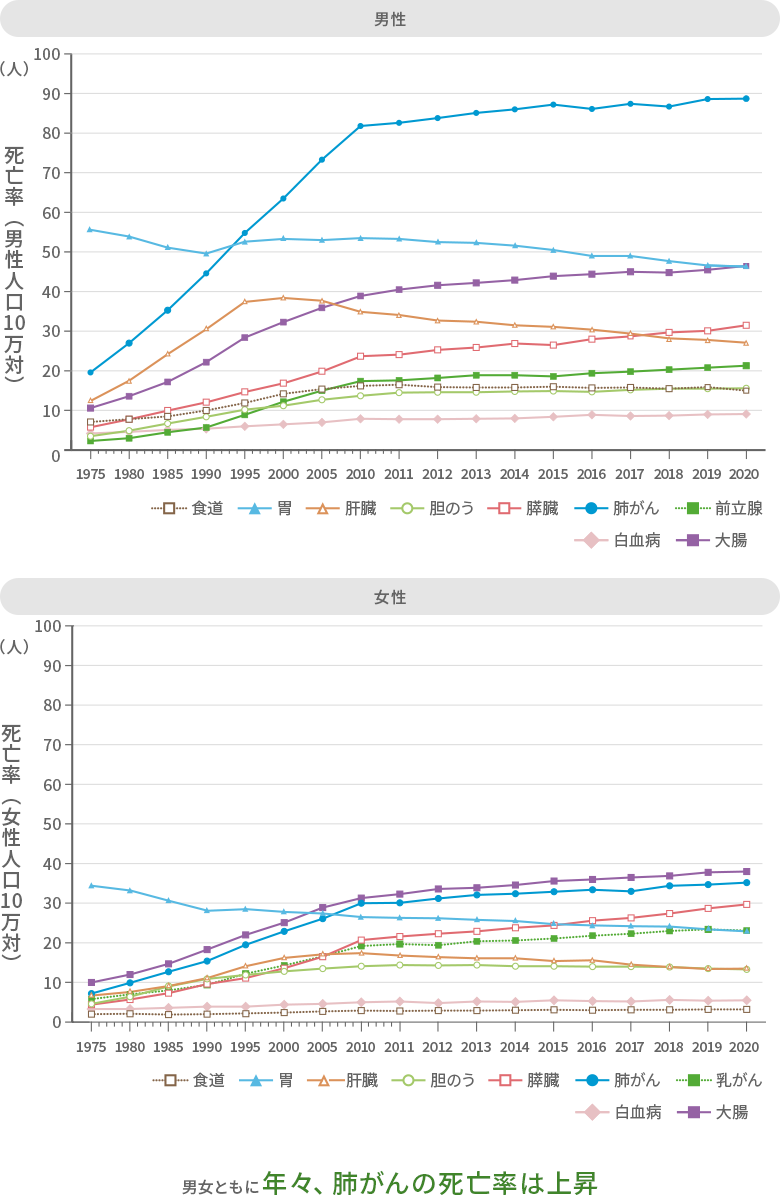
(参照:https://oshiete-gan.jp/lung/about/statistic/)
肺がんは、日本におけるがんによる死亡原因のトップを占める悪性腫瘍の一つです。肺の細胞ががん化して無制限に増殖し、周囲の組織や臓器に浸潤・転移することで進行します。
早期段階ではほとんど自覚症状がなく、進行してから見つかることも少なくないため、正しい知識を持ち、早期発見・早期治療につなげることが重要です。
肺がんのしくみ・メカニズム
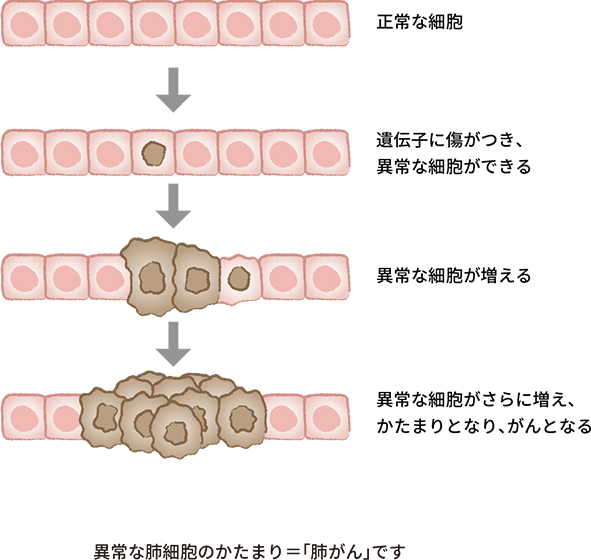
(参照:https://oshiete-gan.jp/lung/about/cause/)
肺に悪性腫瘍ができる場合、肺を構成する細胞が遺伝子の異常などをきっかけにがん化し、無秩序に増殖することで発生します。肺の内部や気管支、肺胞など、さまざまな部位で発生する可能性があります。
正常な細胞は一定のサイクルで増殖と死を繰り返しますが、がん細胞はこの制御が失われ、無制限に増殖し周囲の組織へ浸潤したり、血液やリンパ液を通じてほかの臓器へ転移したりするのです。
肺がんの特徴
肺がんは、早期ではほとんど自覚症状が出にくいことも大きな特徴です。ある程度進行するまで気が付かれずに発見されにくいため、診断時には進行がんになってしまっているケースもあります。
また、肺は全身に酸素を供給する役割を持つため、がんが進行すると呼吸機能が低下しやすくなります。また、血管やリンパ管が豊富な組織のため転移しやすい特性を持ちます。特に骨や脳、副腎、肝臓などへの転移が見られます。
肺がんの種類
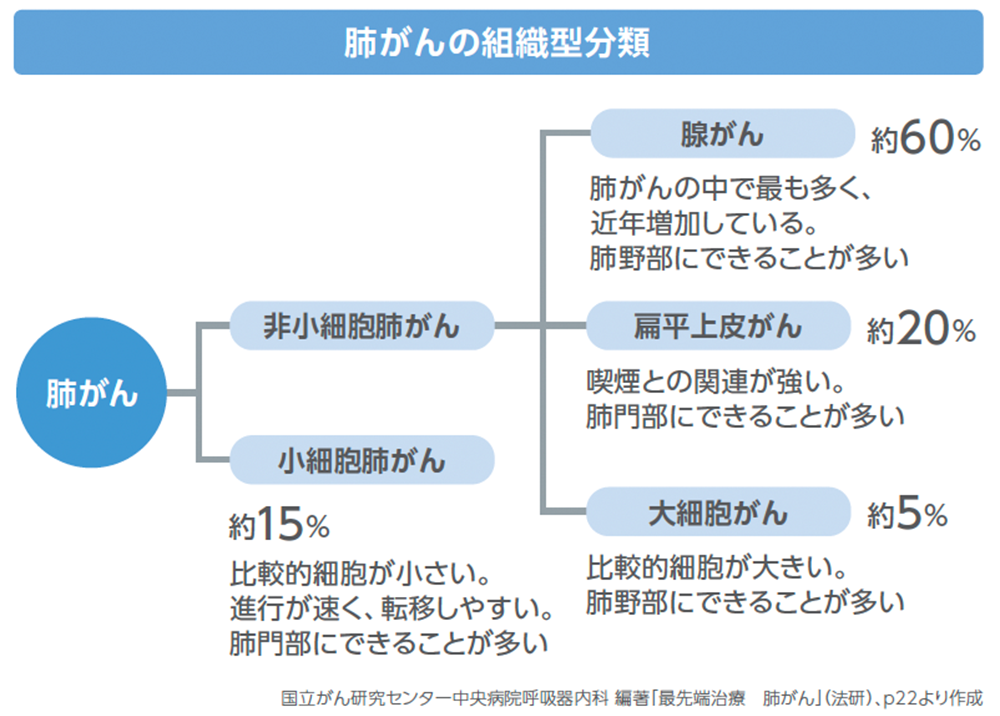
(参照:https://www.msdoncology.jp/haigan/category/)
肺がんは、大きく「非小細胞肺がん(NSCLC)」と「小細胞肺がん(SCLC)」の2つに分類されます。それぞれが発生する細胞の種類や性質、進行のスピード、治療法などに違いがあるため、種類をしっかりと判別することは、適切な診断や治療を選ぶうえで重要な参考材料となるのです。
非小細胞肺がん(NSCLC)
肺がんの約8割を占めるのが「非小細胞肺がん(NSCLC)」です。進行のスピードは小細胞肺がんと比べると比較的遅めで、治療法の選択肢も多いタイプのがんです。NSCLCはさらに以下のように分類されます。
腺がん
日本で最も多いタイプの肺がんです。肺の末梢部に発生することが多く、非喫煙者や女性にも見られます。近年は遺伝子変異を標的とする分子標的薬の開発も進んでいます。
扁平上皮がん
気管支など、肺の比較的中心部に発生しやすいがんです。喫煙との関連が強いと考えられていて、男性に多い傾向にあります。症状として咳や血痰などが現れやすいのも特徴です。
大細胞がん
比較的まれで、腺がんや扁平上皮がんに分類されない非小細胞肺がんです。進行が早い傾向にあり、転移をともなうケースもあります。
小細胞肺がん(SCLC)
肺がんの約1〜2割を占めるのが「小細胞肺がん(SCLC)」です。増殖が速く、早期から全身に転移しやすい傾向にあります。そのため、診断時には進行した状態で見つかることもあり、治療は主に化学療法や放射線療法が中心です。喫煙との関連が強いことでも知られています。
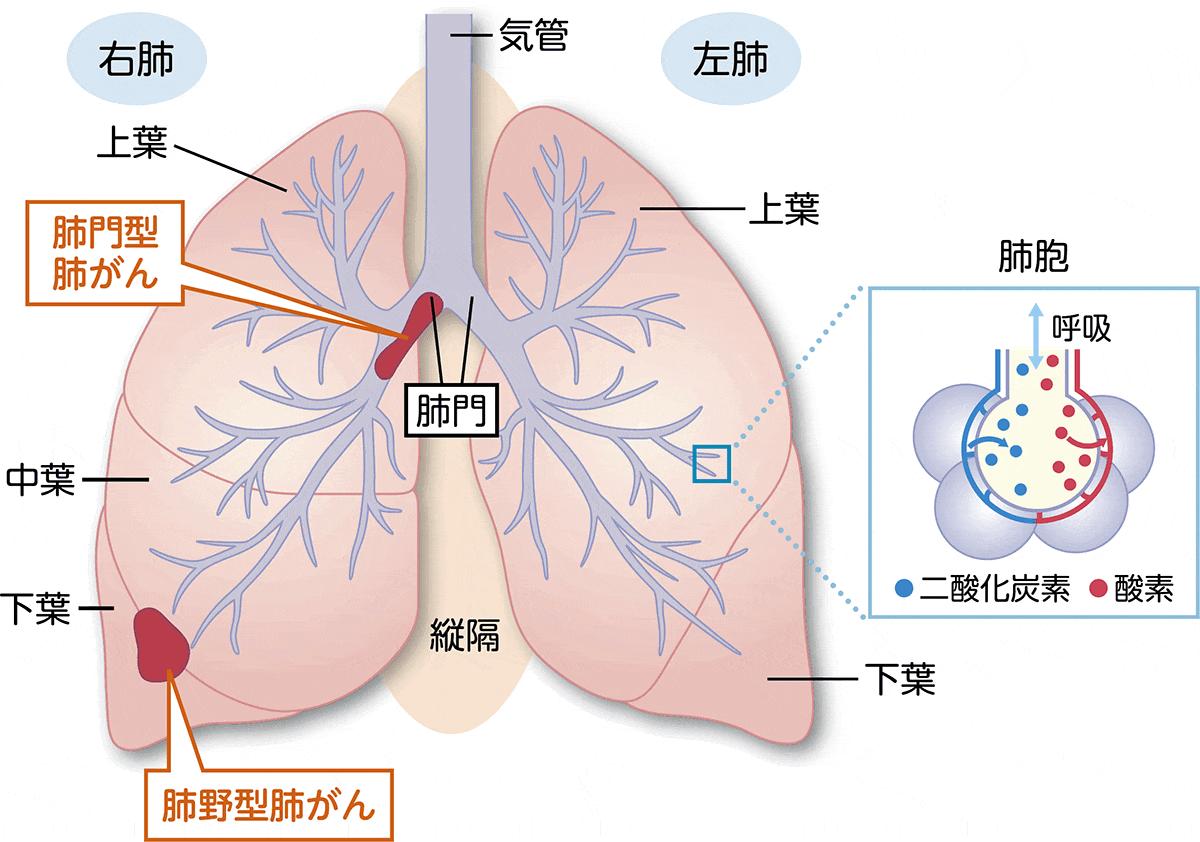
肺の構造と役割
(参照:https://p.ono-oncology.jp/cancers/lc/01/02_memo/01.html)
肺は、胸郭内に左右1対で存在する呼吸器官です。気管から分かれた気管支が肺内で枝分かれし、最終的に肺胞という小さな袋状の構造組織にたどり着きます。
肺胞は酸素と二酸化炭素を交換する場所で、全身に酸素を供給し、不要な二酸化炭素を排出する役割を担います。肺はこのガス交換を通じて、人が生きるために欠かせない呼吸機能を支えています。
肺がんが発症しやすい人のリスク要因と傾向
肺がんは誰にでも起こりうる病気ですが、統計的に「なりやすい人」にはいくつか共通する特徴が認められています。リスクを知っておくことで、早期の受診や検診の目安の一つにできるでしょうし、予防や早期発見につなげることが大切です。以下に代表的なリスク要因を解説します。
喫煙歴と肺がん

(参照:https://oshiete-gan.jp/lung/about/cause/)
喫煙は肺がんの最大の危険因子です。タバコの煙には多数の発がん性物質が含まれており、長期間の喫煙習慣がある人ほどリスクは高まります。禁煙することで発症リスクを減らすことができるため、予防の大事なポイントとされています。受動喫煙も同じようなリスクをはらんでいます。
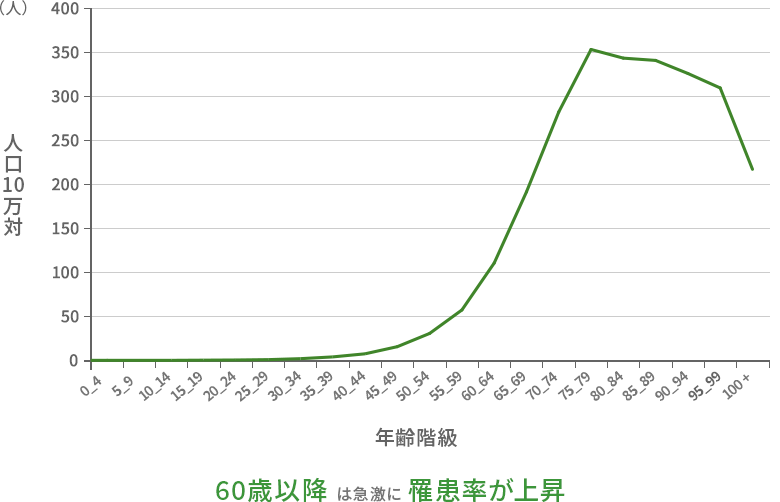
中年期以降の年齢
(参照:https://oshiete-gan.jp/lung/about/statistic/)
肺がんは中年期以降、特に50代以降で発症リスクが高まります。長年にわたる生活習慣や環境曝露の影響が蓄積することが一因とされ、年齢を重ねるほど発症率は上昇します。
※環境曝露:人が大気、水、食物などの環境中に存在する化学物質やその他の要因にさらされること
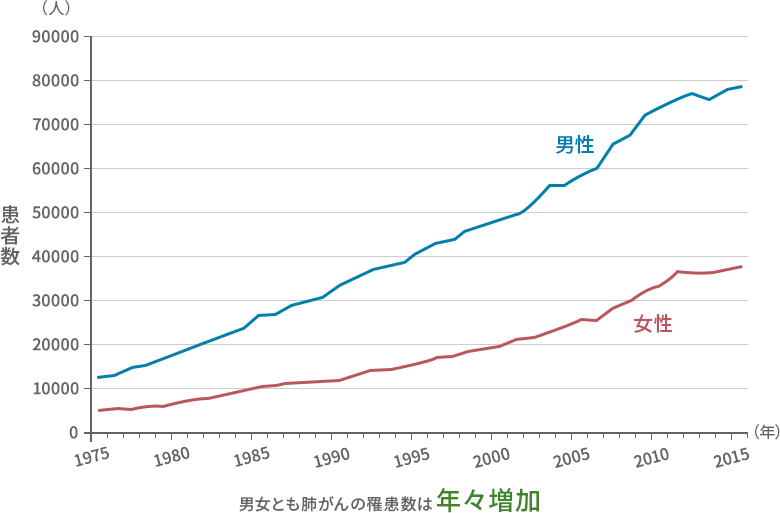
男性
(参照:https://oshiete-gan.jp/lung/about/statistic/)
肺がんは男女ともに発症しますが、喫煙率や職業曝露歴の影響もあり、男性のほうが患者数は多い傾向にあります。一方で、近年では非喫煙女性の肺腺がんの増加も確認されています。
家族歴
肺がん患者の家族がいる場合、遺伝的な素因や似通った生活習慣によりリスクが高まるとされています。特に、親や兄弟など近親者に肺がん歴がある人は生活習慣の見直しや、意識的な検診を検討しましょう。
もともとの肺疾患の有無
慢性閉塞性肺疾患(COPD)や肺結核の既往歴など、もともと肺に病気がある場合、肺がんのリスクが上がることが知られています。炎症や組織の変性が細胞のがん化を促すと考えられているためです。
職場環境や大気汚染
アスベストやラドン、粉じんなどを扱う職業や、大気汚染の強い地域に長く住むこともリスク因子です。有害物質への長期的な曝露が肺の細胞にダメージを与え、がん化を促進します。
肺がんの症状
肺がんは進行するまで自覚症状が出にくいことが特徴です。しかし、注意深く観察することで早期発見の手がかりになる兆候もあります。ここでは初期症状と進行時の症状について説明します。
初期症状
初期の肺がんは多くの場合、ほとんど症状がありません。たまに軽い咳や痰、風邪のような違和感が見られる程度で、病院を受診するきっかけになりにくいのが問題です。健康診断や画像検査で偶然見つかるケースも少なくありません。
進行時の症状
肺がんが進行すると、次第に症状が顕著になります。長引くしつこい咳、血痰、胸の痛み、息切れなどの呼吸器症状のほか、声のかすれや食欲不振、体重減少、倦怠感など全身症状が現れることもあります。さらに、がんがほかの臓器に転移すると、骨痛や頭痛、神経症状など転移先特有の症状が加わります。
詳しくは以下の記事を参考にしてください。
>>肺がんステージ4とは?症状・転移先・治療法と向き合い方を解説
肺がんの検査・診断
肺がんを診断するためには、複数の検査を組み合わせて腫瘍の存在や性質を評価します。ここでは代表的な検査方法を紹介します。
喀痰細胞診
痰に混じった細胞を顕微鏡で観察し、がん細胞が含まれていないかを調べます。肺門部にできやすい扁平上皮がんなどでは有用な検査ですが、末梢型の腺がんでは検出率が低いこともあります。
レントゲン検査
胸部X線(レントゲン検査)は、肺がん検診で最も広く利用されている基本的な検査方法です。肺全体を一度に撮影できるため、大きな腫瘤や進行した病変を比較的容易に発見できます。
レントゲン画像は二次元で撮影するため、骨や心臓、血管に重なる位置にある小さな初期のがんは見逃される可能性もあります。特に末梢にできやすい肺腺がんなどは、レントゲンではとらえにくいケースもあるため、必要に応じてCT検査などを併用して詳しく調べます。
CT
胸部CT(コンピューター断層撮影)は、肺を薄く輪切り状に撮影し、小さな病変も高精度に描出できます。がんの大きさや形、リンパ節への転移の有無などを確認できます。
PET検査
PET検査は、がん細胞の活発な代謝をとらえて全身の転移を評価する検査です。肺がんでは原発巣やリンパ節、遠隔転移の有無を一度に確認でき、治療方針の決定や再発チェックに役立ちます。
気管支鏡検査
口や鼻から内視鏡を気管支側に挿入し、肺の内部を直接観察する検査です。病変部位を目視で確認し、組織や細胞を採取(生検)します。中心型の腫瘍に有用な検査です。
生検・病理検査
肺がんの最終診断は、採取した組織の病理検査で確定します。腫瘍の種類、悪性度、遺伝子変異の有無などを詳しく調べます。
- 経皮的針検査
- 胸腔鏡検査
CTやエコーで位置を確認しながら皮膚越しに針を刺し、病変から組織を採取します。肺の末梢側にある腫瘍の検査に有効な検査です。
全身麻酔下で胸に小さな切開を加え、胸腔鏡を挿入して病変を観察・採取します。胸膜やリンパ節などを評価する際におこなわれます。
腫瘍マーカー
血液検査で腫瘍マーカーというがんの数値を測定します。肺がん診断の決定打にはなりませんが、経過観察や治療効果のモニタリングに役立ちます。CYFRA、NSE、ProGRP、CEAなどが代表的です。
治療選択のために実施する遺伝子検査
治療法を決めるうえで欠かせないのが、がん組織や血液を使った遺伝子変異検査です。EGFR、ALK、ROS1、BRAF、MET、RET、NTRKなどの遺伝子変異やPD-L1発現を調べることで、分子標的薬や免疫療法が適応となるかを判定します。遺伝子変異などが見つかれば、異常に基づく「病態の特性に合わせた治療」ができ、肺がんの治療への効果的なアプローチとなるのです。
肺がんのステージ分類
(参照:https://www.cancer-support.net/case-studies/lung-cancer/)
肺がんの治療方針や予後を決定するうえで、病期(ステージ)の分類は非常に重要です。肺がんは主に「非小細胞肺がん(NSCLC)」と「小細胞肺がん(SCLC)」の2種類に大きく分けられ、それぞれでステージ分類の方法が異なります。
非小細胞肺がんのステージ
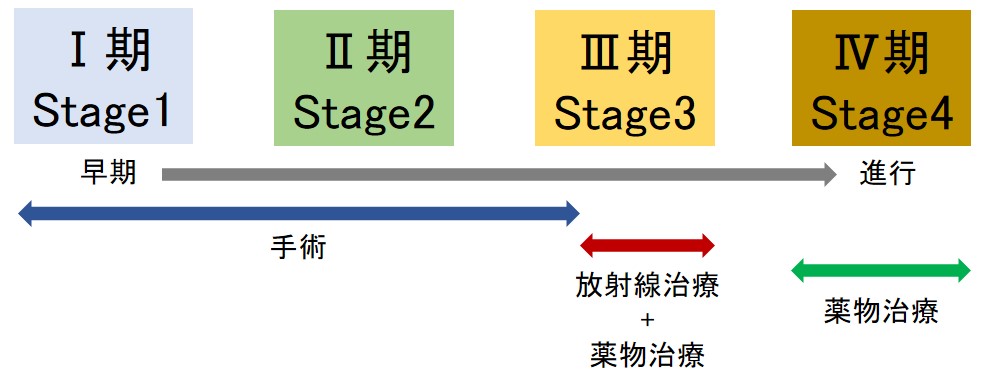
非小細胞肺がんは、TNM分類(腫瘍の大きさと広がり、リンパ節転移、遠隔転移)に基づいて、ステージI〜IVに分けられます。
- ステージI:腫瘍が肺内に限局し、リンパ節転移がない状態。手術で根治を目指せる段階です。
- ステージII:肺や周辺のリンパ節に限局的に進展。手術と補助化学療法が検討されます。
- ステージIII:肺内や縦隔のリンパ節へ広がり、手術単独では治療が難しい場合が多い。放射線治療や化学療法との併用が主になります。
- ステージIV:遠隔臓器への転移がある状態。化学療法、分子標的薬、免疫療法などの全身治療が中心です。
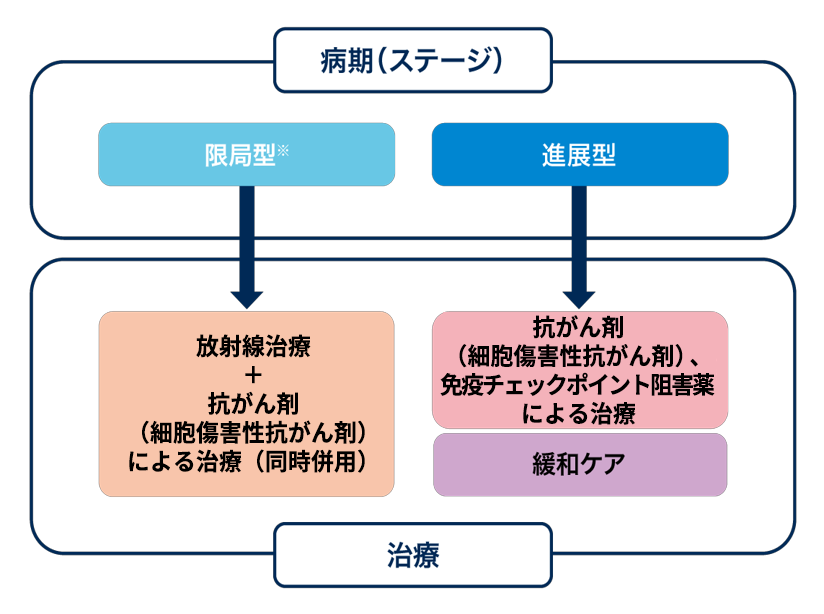
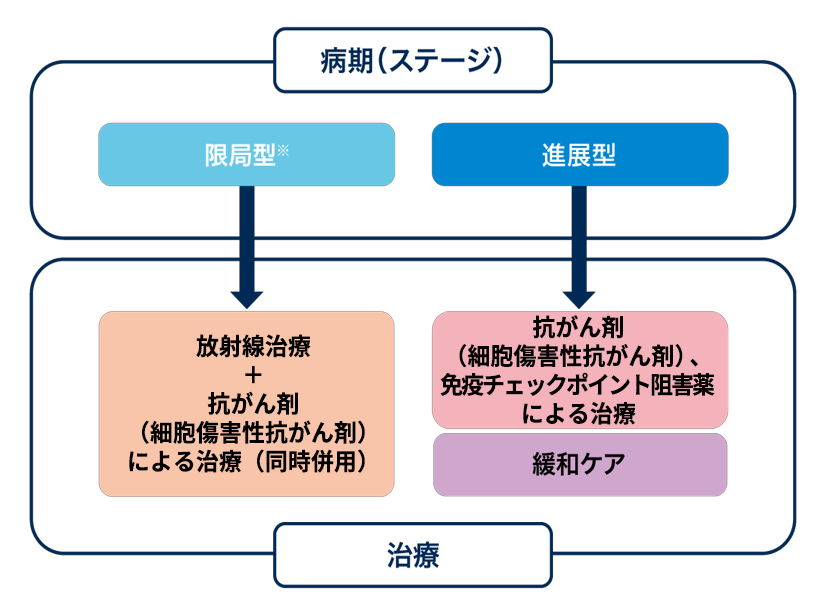
小細胞肺がんの限局型・進展型
小細胞肺がんは進行が早いため、ステージ分類はシンプルに「限局型」と「進展型」に大別されます。
- 限局型:がんが一側の肺と同側のリンパ節にとどまっており、放射線を含む局所治療が計画可能な範囲。化学療法と放射線療法の同時併用が標準治療です。
- 進展型:胸部を超えて広がったり、遠隔転移がある状態。化学療法が治療の中心で、症状緩和や延命を目指した治療がおこなわれます。
肺がんの治療方法
(参照:https://www.ncc.go.jp/jp/ncce/clinic/thoracic_surgery/060/020/index.html)
(参照:https://www.ganclass.jp/kind/lung/select/select02)
肺がんの治療法選択~小細胞肺がん
肺がんの治療は、がんの種類(非小細胞肺がんか小細胞肺がんか)、ステージ、患者さんの全身状態などによって大きく変わります。主な治療法には、手術、放射線治療、化学療法、分子標的薬や免疫療法、緩和ケアがあります。ここでは、肺がんにおける主な治療法について解説します。
手術
(参照:https://medical-b.jp/c01-01-036/book038-19/?hospital=c01-01-036)
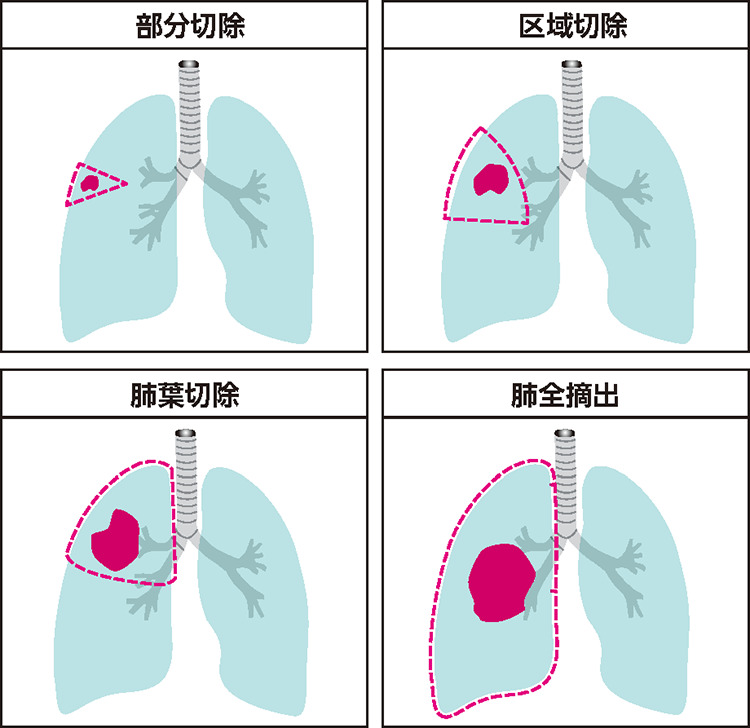
非小細胞肺がんの早期(ステージI・II)で根治を目指す非常に有効な治療法が手術です。がんを含む肺の一部分(区域切除・葉切除)または肺全体(肺全摘)を切除します。悪性腫瘍の増大具合に応じて周囲のリンパ節も同時に切除して、転移の有無を調べ、手術ではどの程度の切除が必要かを判断します。
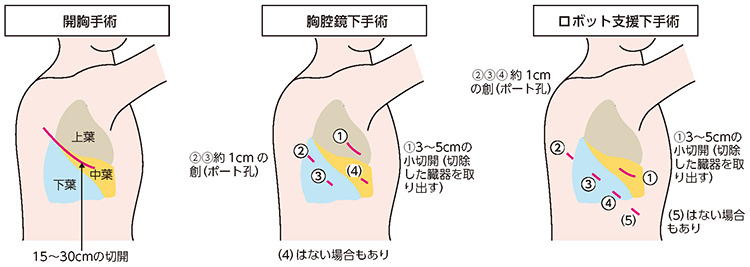
患者さんの呼吸機能や体力を評価し、手術が可能かどうかを判断するのが一般的です。また肺を切除する手術では大なり小なり肺の機能を低下させます。肺の切除により肺機能が著しく低下し、寝たきりになってしまうなどのQOL(生活の質)の低下が予測される場合は、手術を避ける判断がなされることもあります。患者さんの肺機能の程度を正確に知るために、手術前には肺の機能の検査を実施して患者さんの全身状態を表す指標「PS(パフォーマンスステータス)」を確認します。近年では、より患者さんの体への負担が少ない方法として、胸腔鏡手術やロボット支援下手術も普及してきています。
(参照:https://medical-b.jp/c01-01-036/book038-19/?hospital=c01-01-036)
肺の構造と機能の項目でも説明したとおり、肺は右側が3つ左側が2つのブロックに分かれています。肺がんの治療では、転移の可能性がある周囲のリンパ節を郭清する摘出方法が一般的で「標準治療」といわれています。
しかし近年ではより患者さんの負担を少なくするために、2cm以下の小さな肺がんの場合には標準手術よりもさらに小さく切り取る区域切除や部分切除などの縮小手術も選択肢の一つになっているのです。一方で肺がんの広がり具合によってはブロック2つを摘出する方法や、片方の肺全部を切除する方法もあります。
放射線治療
外科手術が難しい場合や、高齢・合併症があって手術を受けられない患者さんに用いられます。定位放射線治療(SBRT)は、初期の非小細胞がんに対する放射線療法で従来の操作方法より高精度でがんを狙い、治癒を目指せる方法です。
進行がんでは化学療法と併用する同時化学放射線療法もおこなわれます。症状緩和を目的とした緩和的放射線も重要です。
詳しくは以下の記事を参考にしてください。
>>肺がん初期症状とは?見逃しやすい兆候と進行時の変化を徹底解説
>>肺がんステージ4とは?症状・転移先・治療法と向き合い方を解説
化学療法
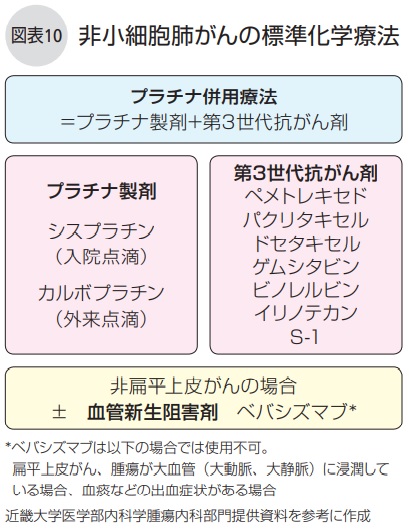
(参照:https://www.cancernet.jp/cancer/lung/lung-chemo)
(参照:https://www.ganclass.jp/kind/lung/select/select02)
進行肺がんや小細胞肺がんに対して中心的な治療は化学療法です。複数の抗がん剤を組み合わせて投与し、全身のがん細胞を攻撃します。小細胞肺がんではメインとなる治療法が化学療法で、放射線治療と同時におこなう場合もあります。副作用対策を取り入れながら、効果と患者さん自身の負担のバランスを考えた治療を進めるのが一般的です。
分子標的薬・免疫療法
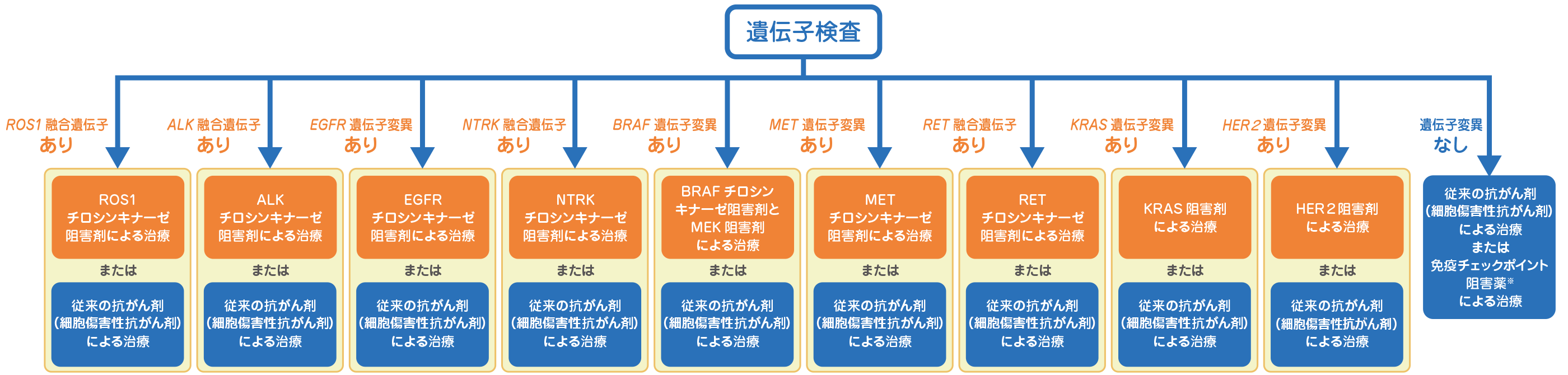
(参照:https://www.ganclass.jp/kind/lung/select/select01)
特定の遺伝子変異(EGFR、ALK、ROS1など)がある非小細胞肺がんでは、分子標的薬による高い効果が期待できます。分子標的薬はがんの増殖転移に関する因子に作用して治療効果を発揮します。口から飲む内服薬も多く、生活の質を保ちながら治療の継続が可能です。
また、免疫チェックポイント阻害薬(ニボルマブ、ペムブロリズマブなど)は、がん細胞が免疫から逃れるしくみを抑え、患者さん自身の免疫の力で攻撃させる新しい治療法です。進行例でも長期生存が期待できる症例が増えています。
緩和ケア
ひと昔前までは緩和ケアというと末期の患者さんに対する医療というイメージがありました。現在では治療による完治が難しいケースはもちろんのこと、痛みや呼吸苦などの症状を和らげ、患者さんのQOL(生活の質)を維持・向上させることを目的としたケアがステージに関係なく早期からおこなわれます。緩和ケアは終末期だけでなく、診断時から並行して取り入れることで患者さんの負担の少ない治療を進める助けとなります。患者さん本人や家族の心理的ケア、在宅医療の支援なども含まれます。
詳しくは以下の記事を参考にしてください。
>>肺がんステージ4とは?症状・転移先・治療法と向き合い方を解説
肺がんの経過と転移
肺がんの経過で多い症状や対処法についてご紹介します。
呼吸の苦しさや咳
肺がん患者さんだけに生じるものではありませんが、病気の進行にともない、呼吸の苦しさや咳が気になるようになることが多いです。
呼吸苦の原因としては、がんそのものや治療の影響、胸水の影響などさまざま考えられます。
効果がなければ対処法を変えることも大切です。
上半身を起こすことや室温の調整などで改善する場合もあれば、酸素の吸入が有効な場合、胸水を抜くことで楽になる場合、医療用の麻薬が呼吸を楽にしてくれる場合などさまざまな対処法があるので、医師や看護師、薬剤師などに相談してみましょう。
詳しくは以下の記事を参考にしてください。
>>【肺がんステージ2】症状や治療法、生存率は?完治を目指すための治療法も解説
>>【肺がんステージ3】主な症状や余命は?進歩する治療法と完治に捉われないがんとの向き合い方
転移が多いのは脳や骨
がんは、血液やリンパ液に乗ってほかの臓器にうつることがあり、これを転移と呼びます。
脳に転移した場合は、がんによる脳の圧迫で頭痛や痙攣を起こしたり、転移の部位によっては脳の機能が障害され、性格が少し変わってしまったりすることがあります。圧迫を低減するために薬を飲んだり、放射線治療をおこなったりして症状を抑えます。
骨の転移は肋骨や背骨に生じることが多いです。
転移した部位は骨が弱くなっているので、ちょっとした衝撃や重さで骨折してしまうこともあり、生活に注意が必要となります。
骨折すると痛みが出るため、痛み止めを使うほか、場合によっては放射線治療も有効です。
骨折部位を動かしたり、力がかかってしまったりするのを防ぐために、コルセットを作ることもあります。
転移した部位によって症状は異なりますが、状態に合わせて対応を変える必要があります。
きちんと症状を主治医や看護師などの医療スタッフに伝えることが大切です。
詳しくは以下の記事を参考にしてください。
>>がんの転移とは?
肺がん予防につなげる行動

家族のなかで肺がんの患者さんが出た場合や、自身の生活習慣や環境により肺がんのリスクが高いと予測できる場合には、肺がん予防につながる行動を意識的に取り入れ、予防に努めたいものです。ここでは肺がん予防につながる行動について解説します。
禁煙・受動喫煙を避ける
喫煙は肺がんの最大のリスク因子です。禁煙は肺がんの予防的行為としては非常に有用で、受動喫煙がある環境を避けることも大切です。禁煙外来などを利用しての禁煙支援も検討したいところです。
職場・生活環境の改善
アスベストや排気ガス、PM2.5などの大気汚染物質への曝露を減らすことも重要です。
定期的な健康診断の受診
年齢を重ねるごとに肺がんの罹患人数は増大してくる実情があります。40歳以上では年1回の肺がん検診(胸部X線検査や喀痰細胞診など)を検討したいものです。遺伝的な関連性が考えられたり生活習慣によりリスクが高いと感じる場合には、CT検診も検討するとよいでしょう。
栄養バランスのよい食事・運動習慣
がん細胞を死滅させる働きのある免疫力を維持するために、野菜や果物を取り入れた食事、適度な運動も大切です。
これらを意識して生活することが、肺がんの予防や早期発見につながります。
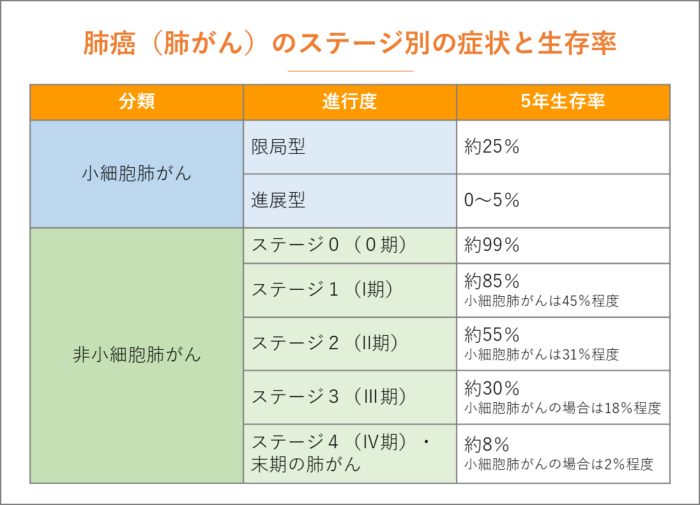
肺がんの生存率
肺がんは発見されたステージによって治療成績が大きく異なります。国立がん研究センターがん情報サービス「院内がん登録生存率集計」の2015年の5年生存率を紹介します。
ステージ別の5年生存率
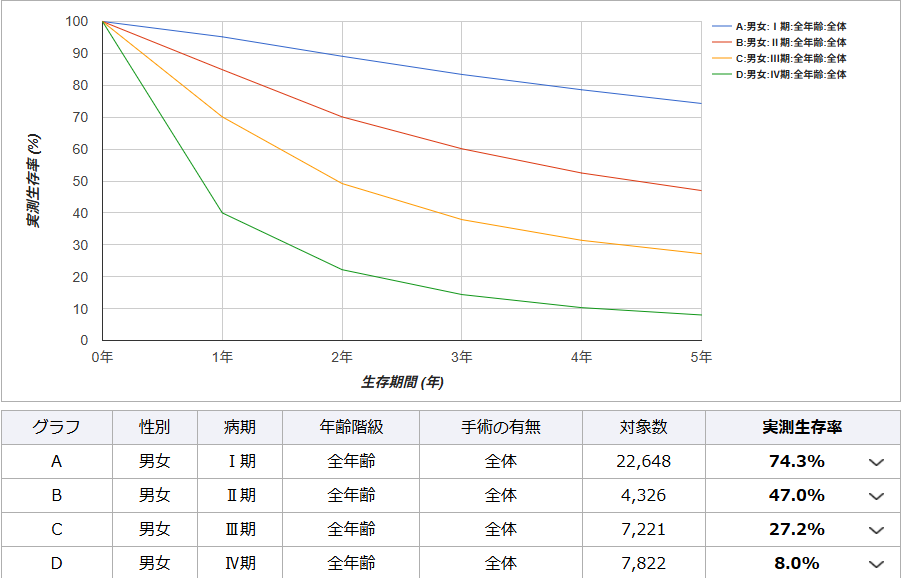
(参照:https://hbcr-survival.ganjoho.jp/graph#h-title)
こちらのデータを参照すると、ステージ1で治療をおこなった場合には高い生存率が期待できる一方で、進行するほど顕著に生存率のデータは下降しています。
実際にはがんの種類(小細胞か非小細胞か)、分子変異の有無、治療法の進歩によっても生存率は変わるのもわかっています。
まとめ
肺がんは、早期には自覚症状が出にくく、発見が遅れることで治療が複雑化しがちです。しかし近年はCT検診や分子標的薬、免疫療法など、早期発見や治療の選択肢が大きく進歩しています。
大切なのは、喫煙を控える、定期的な健診を受ける、症状があれば早めに受診するなど、自分自身のリスクを知り予防と早期発見を意識することです。もし診断を受けた場合でも、医療チームと相談しながら、自分に合った治療やケアを選び、生活の質を大切にした日々を過ごしていきましょう。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 がんが再発したら?治療をはじめる前に知っておきたいこと
がんが再発したら?治療をはじめる前に知っておきたいこと2021.12.28
がん -
 肺がんの抗がん剤治療とは?副作用や治療費まで知っておきたい基礎知識
肺がんの抗がん剤治療とは?副作用や治療費まで知っておきたい基礎知識2025.08.29
がん -
 【肝臓がんステージ2】主な症状とは?余命や生存率を伸ばすためにできること
【肝臓がんステージ2】主な症状とは?余命や生存率を伸ばすためにできること2023.11.01
がん -
 家族ががんになったら?|周囲の人がしてあげられること
家族ががんになったら?|周囲の人がしてあげられること2021.12.28
がん -
 食道がんとは?その症状と治療法について
食道がんとは?その症状と治療法について2021.08.31
がん






