2021.11.10
がん胃がんの原因とリスク因子から見たなりやすい人
胃がんは、さまざまな要因によって発症する病気で、特に生活習慣やピロリ菌の感染がそのリスクを大きく左右します。胃がんは初期段階では自覚症状が乏しいことが多く、早期発見が難しいため、どのような人が胃がんになりやすいのかを理解し、予防や定期的な検査を受けることが重要です。この記事では、胃がんのリスクを高める主な要因について詳しく解説します。
目次
胃がんの原因・リスク因子
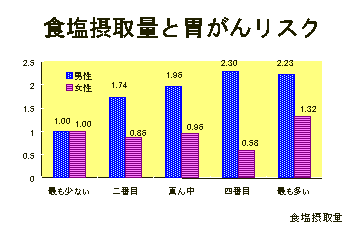
参照:https://epi.ncc.go.jp/jphc/outcome/260.html
胃がんの原因につながるリスク因子として生活習慣の中から明らかに影響があるとわかっているのはタバコと塩分過多野菜と果物不足ということが分かっています。味の濃い食事の生活習慣や、野菜や果物が少ない食生活は、意識的にしないとなかなか改善が難しい食習慣です。
特にタバコは胃がんのリスクを1.6倍に高めるという報告も出ています。
タバコは胃がんだけではなく、肺がんや各種悪性腫瘍との関係もクローズアップされています。
胃がんになりやすい人
胃がんは、生活習慣やピロリ菌感染症などさまざまな要因があって発症する病気です。特にリスクが高くなりやすいとされる人には、いくつかの特徴があります。
主なリスク因子は生活習慣に潜んでいますが、生活習慣以外の大きなリスク要因として、ヘリコバクター・ピロリ菌の感染も挙げられます。
ピロリ菌は胃の粘膜に炎症を引き起こし、長期間にわたり感染が続くと胃がん発症の確率が高いことがわかっています。
スキルス胃がんの概要についてもっと詳しく知りたい方は、こちらの記事をご覧ください。
>>スキルス胃がんになりやすい人は?原因と早期発見・予防策について解説
ピロリ菌がなぜ胃がんの原因になるのか
また生活習慣とは別の因子として、胃がんの大きな原因とされているのがピロリ菌の感染です。ピロリ菌の感染胃がん発症との因果関係は、さまざまな研究により結果が出ています。
ヘリコバクターピロリ菌とは、胃の粘膜に住み着く細菌のことです。普通に考えると胃の内部は、強酸性である胃酸が分泌されるため菌の生存環境としては不向きです。しかし、ピロリ菌は、尿素を分解してアンモニアを生成することで胃酸を中和し、自分の身を守り胃のなかでの生存を可能にしています。
そしてこのピロリ菌の特性により、胃の粘膜に炎症を起こすことが分かっています。
ピロリ菌が存在していたとしても、全員が必ずしもがんになるというわけではありません。
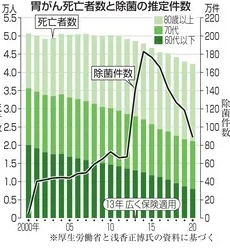
参照:https://www.47news.jp/7777222.html
しかし、胃がんの発症率と除菌治療の推移の因果関係をみると、やはりピロリ菌の影響は十分にあるといえるでしょう。
ピロリ菌はどこからくるのか
ピロリ菌は、ピロリ菌に汚染された食物や水から感染すると考えられています。かつての日本は、上下水道の整備が甘く環境が汚染することにより、経口からのピロリ菌感染が多くあると考えられました。
経口摂取したピロリ菌は、免疫が十分に発達していない5歳ぐらいまでの間に住み着くといわれています。
しかし現在は、上下水道が整備され環境が清潔になるにつれて日本人のピロリ菌感染率はどんどんと減ってきています。
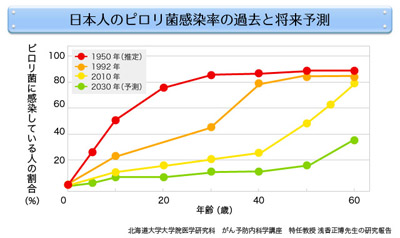
参照:https://www.sgn.tokyo.med.or.jp/hanasi/index.php?no=20150630
胃がんの発症率が50代以降急増し、年齢が進むとともに増えているのは日本の過去の衛生環境との因果関係が考えられます。
胃がんの初期症状
胃がんは、早期の段階では胃がん独特の目立った自覚症状がないのが特徴です。時として、胃がんがかなり進行してもまったく症状が現れないケースもあり、症状が現れたときには病状が進行している場合もあります。
とはいえ、早期にがんを発見できた人たちのなかには何らかの症状を覚えていることもあるようです。
初期症状として異変を感じる場合、「なんとなくみぞおちがすっきりしない」、「なんとなく胃の部分に違和感を覚える」「胃が膨らんだような感じが続く」「なんとなく食欲がない」といった「なんとなく」という症状のため受診を迷うケースがしばしばあるようです。この「なんとなく」の異変を敏感にキャッチして受診へと行ったり、早期発見につながるケースがあります。
胃がんの初期ステージの概要についてもっと詳しく知りたい方は、こちらの記事をご覧ください。
>>胃がんの初期「ステージ0-1期」の症状・治療法・余命を解説。食べてはいけないものは?
胃がんの検査
胃がんは早期発見が治療の成否を大きく左右するため、定期的な検査を検討したいところです。ここでは、代表的な胃がんの検査方法を解説します。
バリウム検査
バリウム検査は、胃の形や内部の状態を確認するためにレントゲンと経口検査薬を使用した検査です。バリウムという造影剤を飲み、発泡剤で胃を膨らませることで、胃の輪郭や粘膜の異常をレントゲン撮影でとらえることができます。
内視鏡検査
内視鏡検査(胃カメラ)は、胃の内部を直接観察する検査方法で、早期胃がんの発見に有効とされています。カメラ付きのチューブを口や鼻から挿入し、胃の粘膜を詳細に観察するため、異常が見つかった場合にその場で組織を採取して病理検査をおこなうこともできます。
CT、MRI、エコー、PET
CT検査はX線を使って体内を断層撮影します。MRIは磁気を使って体の内部を断層撮影します。どちらも胃がんの進行度や周囲の臓器への転移を確認するのに有効です。エコー(超音波検査)は、胃の周囲のリンパ節や腹部の異常を確認するために使われます。PET検査は、がん細胞の代謝活動を利用して、がんの転移や再発をより正確に検出することができ、特に他の画像検査では見つけにくい小さな病変を発見するのに役立ちます。
胃がんの検査についてもっと詳しく知りたい方は、こちらの記事をご覧ください。
>>胃がんの検査方法とは?前兆の症状や費用について解説!
胃がんリスク検査
近年、胃がんのリスクを簡単に調べられる検査が登場しています。ヘリコバクター・ピロリ菌感染の有無や胃の萎縮度合いを測定し、胃がんの発症リスクを事前に確認する方法です。早期発見につなげるための新しい方法として注目されています。
ABC検査
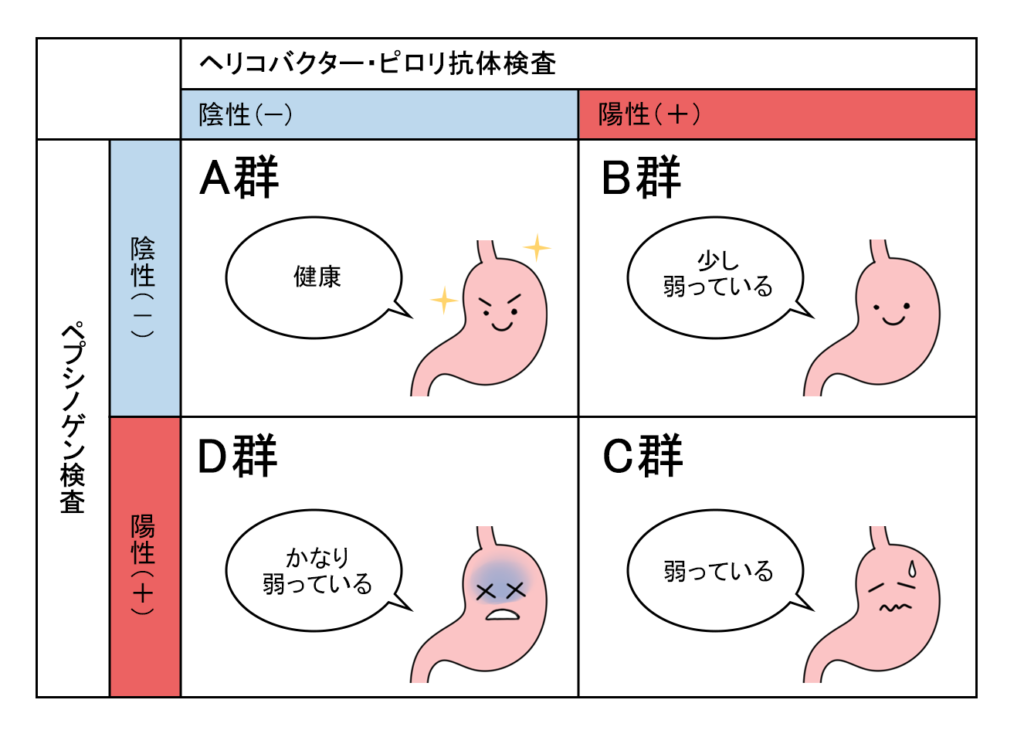
参照:https://ehealthclinic.jp/checkup-blog/2023/02/27/3762/
ABC検査では、まず「ヘリコバクター・ピロリ抗体検査」をおこない、現在または過去にピロリ菌に感染しているかどうかを確認します。次に、胃の粘膜の萎縮度を示す「ペプシノゲン検査」を実施します。ペプシノゲンとは、胃粘膜から分泌される消化酵素のひとつで、この値が低下している場合は、胃の粘膜が萎縮し、胃がんのリスクが高いとされます。
これら2つの検査結果を組み合わせて、以下の4つのリスクグループに分類されます:
- A群(リスク低)
ピロリ菌陰性でペプシノゲン陰性。ピロリ菌の感染歴がなく、胃粘膜も健康な状態 - B群(リスク中)
ピロリ菌陽性でペプシノゲン陰性。ピロリ菌に感染しているものの、胃粘膜の萎縮はまだ進んでいない状態 - C群(リスク高)
ピロリ菌陽性でペプシノゲン陽性。ピロリ菌に感染し、胃の粘膜がすでに萎縮している状態 - D群(リスク最も高い)
ピロリ菌陰性でペプシノゲン陽性。ピロリ菌が自然消失したか除菌されているものの、胃粘膜が重度の萎縮状態
胃がんリスクが高いと判定された場合、定期的な内視鏡検査などでの精密検査をおこなう必要があります。
ABC検査は、特に「まだ自覚症状がない段階」で胃がんのリスクを知るのに有効です。一般的なバリウム検査や胃カメラと異なり、血液検査のみで実施できるため、体への負担も少なく、定期的なスクリーニング検査として取り入れやすいのが利点です。
しかしながら、この検査は「胃がんを直接診断する」ものではなく、あくまでリスク評価にすぎません。そのため、ABC検査でリスクが低いと判断されても、胃がんが存在しないことを完全に保証できないのが難点です。
胃がんの治療方法
胃がんの治療方法は、がんの進行度や患者さんの年齢、全身の健康状態などに応じて個別性に合わせて選択されます。胃がんの治療には、内視鏡治療や手術、薬物療法、緩和治療など、さまざまなアプローチがあります。
内視鏡治療
内視鏡治療は、早期胃がんに対して用いられる治療法で、がんが胃の粘膜層にとどまっている場合におこなわれます。内視鏡的粘膜切除術(EMR)や内視鏡的粘膜下層剥離術(ESD)が代表的です。
内視鏡を使って直接胃の内側を観察し、がんがある部分の粘膜を切除します。
内視鏡治療のメリットは、体への負担が少なく、入院期間も短いことです。腹部に大きな切開を加える必要がなく、治療後の回復も早いです。
手術
進行した胃がんや、がんが粘膜層を超えて広がっている場合には、手術が選択されます。手術には、胃の一部または全部を切除する「胃切除術」があります。がんの広がりや位置によっては、胃の他に周囲のリンパ節や臓器も摘出することがあります。
- 部分胃切除:胃の一部を切除する手術で、がんが限局している場合に適応されます。
- 全胃切除:胃全体を取り除く手術で、がんが広範囲にわたる場合におこなわれます。
- リンパ節郭清:がんが転移している可能性があるリンパ節も摘出し、がんの再発リスクを下げるための手術です。
手術後の合併症や回復期間が長くなる可能性がありますが、進行がんの根治を目指すための最も効果的な治療法とされています。
薬物療法
薬物療法には、主に抗がん剤治療、分子標的薬、免疫療法の3つがあります。薬物療法は、がん細胞の増殖や転移を抑えるために用いられます。
- 抗がん剤治療:抗がん剤を使用して、がん細胞を直接攻撃します。
- 分子標的薬:がん細胞の特定の分子を標的にする薬で、通常の抗がん剤よりも副作用が少ないことが特徴です。
- 免疫療法:免疫チェックポイント阻害薬など、患者の免疫力を強化し、がん細胞を攻撃する力を高める治療法です。
薬物療法は、手術や内視鏡治療と組み合わせることもあり、がんの進行度や患者の状態に応じて数多くの選択肢の中から治療計画が立てられます。
緩和治療
緩和治療は、痛みや不快な症状を和らげ、生活の質を向上させることを目的としています。緩和ケアは、がんの治療開始後から導入されるのが近年の流れで、患者の心身の負担を軽減する目的でおこないます。
緩和治療には、痛みを抑えるための鎮痛薬や、吐き気や食欲不振などの症状を緩和する薬物療法のほかに、心理的なサポートや、家族とのコミュニケーションを大切にするためのケアも含まれます。緩和治療を早期から取り入れることで、患者がより快適に過ごし、苦痛のない治療が可能になります。
胃がんのステージごとの治療についてもっと詳しく知りたい方は、こちらの記事をご覧ください。
>>緩和ケアとは?どこで受けられるかなど解説(緩和ケアとは・緩和ケアとホスピスは何が違う?)
胃がんの予防法
| がんを防ぐための新12か条 |
|---|
|
1.たばこは吸わない 2.他人のたばこの煙を避ける 3.お酒はほどほどに 4.バランスのとれた食生活を 5.塩辛い食品は控えめに 6.野菜や果物は不足にならないように 7.適度に運動 8.適切な体重維持 9.ウイルスや細菌の感染予防と治療 10.定期的ながん検診を 11.身体の異常に気がついたら、すぐに受診を 12.正しいがん情報でがんを知ることから |
胃がんに関して「これをしたらがんが予防できる」というものは現在のところわかっていません。がんの発生要因として、加齢による細胞の変性やアルコール摂取、喫煙、放射線や大気汚染などの環境要因、感染症などが挙げられます。
しかし、胃がんに限らずですが発がん物質の暴露や慢性的な炎症を避けることで予防の一助につなげられると考えることはできるでしょう。
日本では、がんの予防につなげる「がんを防ぐための新12か条」が、がん研究振興財団から2011年に公開されました。
この新12か条は日本人を対象とした疫学調査や、現時点で妥当な研究方法で明らかとされている証拠をもとにまとめられたものです。
発がん物質に接触する機会を減らす
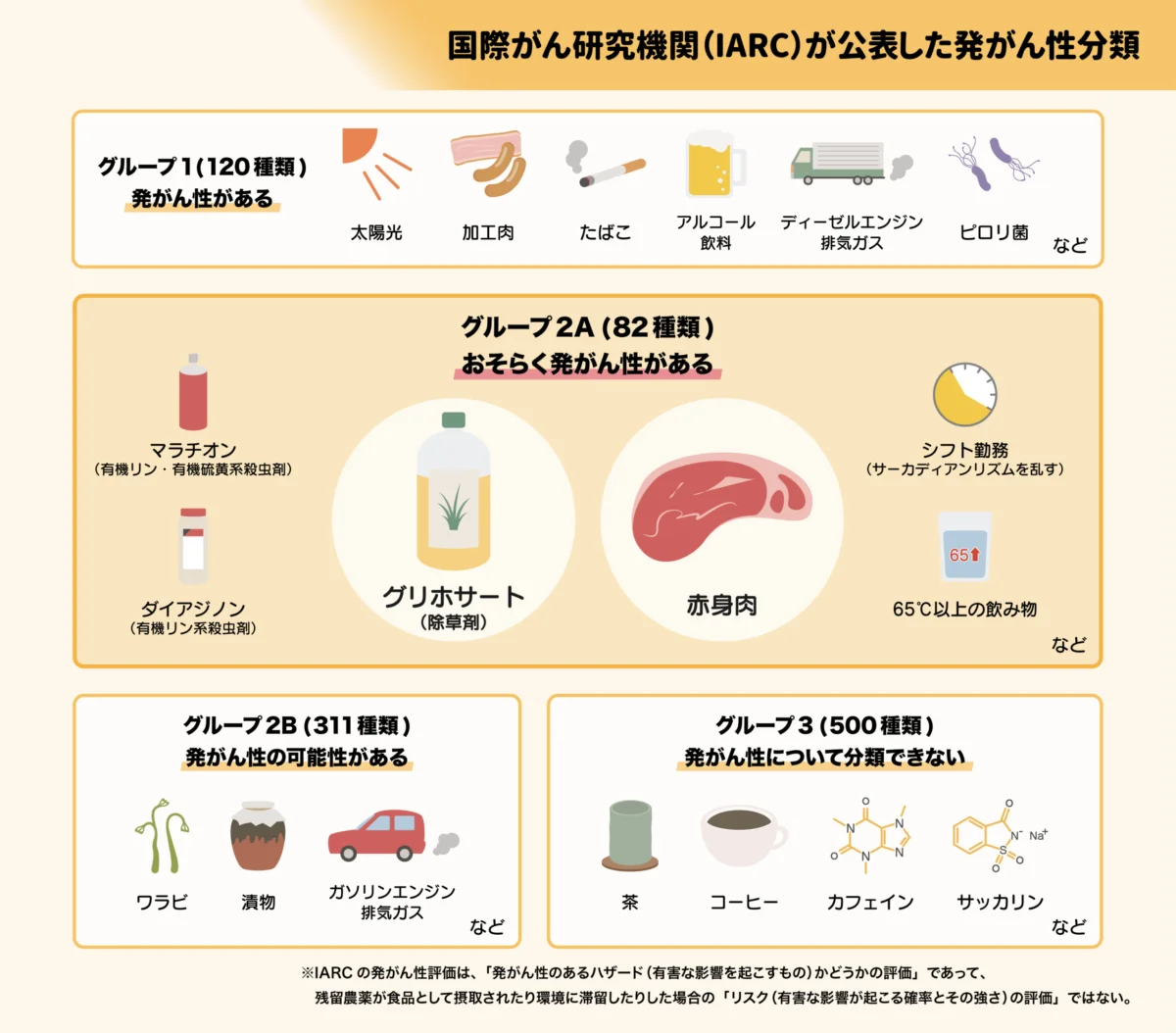
参照:https://agrifact.jp/iarc-group2a/
発がん物質は、正常な細胞をがんに変化させる化学物質のことを指しています。発がん物質は主に化学物質や細菌やウイルス、紫外線やタバコの喫煙や受動喫煙などの環境要因を含めたさまざまなものがあります。
胃がんに特有の発がん物質というのは、特に定められてはいませんが胃粘膜からの腫瘍発生を考えると、特に経口摂取で取るものは無視できなさそうです。
現在、発がん物質の認定は世界保健機構WHOの国際がん研究機構(以下:AIRC)が行っています。AIRCは発がん物質をグループ1からグループ4までの4ランクに分類しています。
そのなかでも、特に人に対して明らかな発がん作用が認められるグループ1ものは確認しておくとよいでしょう。
経口摂取できるものと考えると、グループ1分類されている食べ物は「加工肉」とされています。加工肉とはいわゆるソーセージやハムベーコンなどです。
これらの食品は、食べなくても過ごすことができるため胃がんの予防を考えるならば積極的に摂取しないなどの対策を行っても良いでしょう。
ピロリ菌感染が疑われる場合には検査・治療をする
胃潰瘍などが続く場合にはピロリ菌感染を疑い検査することもありますが、胃がん予防を検討するならば自覚症状のあるなしに関わらずピロリ菌感染を調べてみるのは1つの予防策になりそうです。
特に家族歴として胃がんの方がいる場合は、無症状のうちに一度調べてみるとよいでしょう。
ピロリ菌検査をし陽性なら、除菌治療を受けることを検討しましょう。ピロリ菌の除菌治療を受けることで、胃がんの予防の一助とはできるはずです。
また、ピロリ菌陽性であれば除菌治療が成功したあとでも、1年から2年に1回の胃がん検診を意識的に受けることを検討したいものです。万が一のことを想定した場合、定期的に検査を受けることで早期発見・早期治療につなげられるでしょう。
まとめ
胃がんになりやすい人の特徴には、生活習慣やピロリ菌感染といったリスク因子が関係しています。特に喫煙や塩分過多、ピロリ菌感染は、胃がん発症のリスクを高める要因として注目されています。
日常生活での習慣を見直し、適切な予防策を講じることが、胃がんを防ぐための鍵となるでしょう。
さらに、定期的な検査やリスク評価をおこない、早期発見に努めることが胃がん予防においても効果的といえそうですね。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 胃がんの初期「ステージ0-1期」の症状・治療法・余命を解説。食べてはいけないものは?
胃がんの初期「ステージ0-1期」の症状・治療法・余命を解説。食べてはいけないものは?2024.03.13
がん -
 肺がんステージ4とは?症状・転移先・治療法と向き合い方を解説
肺がんステージ4とは?症状・転移先・治療法と向き合い方を解説2025.07.30
がん -
 白血病と血液検査の数値|白血球が多い・少ないは何を意味するのか
白血病と血液検査の数値|白血球が多い・少ないは何を意味するのか2026.03.02
がん -
 胃がん2-3期ステージの症状・治療法を解説
胃がん2-3期ステージの症状・治療法を解説2024.03.13
がん -
 がん化学療法について|使われ方や種類についてご紹介
がん化学療法について|使われ方や種類についてご紹介2021.12.28
がん






