2025.06.30
がん子宮頸がんの初期(ステージ0・1)の症状や治療法について解説!余命を伸ばすための方法とは

子宮頸がんは女性にとって深刻な健康問題の1つです。初期段階では症状がほとんどないため、早期発見には定期的な検査が不可欠。早い段階で発見し、適切な治療を施すことは高い生存率につなげる一助となります。この記事では、子宮頸がんの初期「ステージ0・1」の症状や治療法、再発防止についてまでを解説します。
目次
子宮頸がんの主な原因
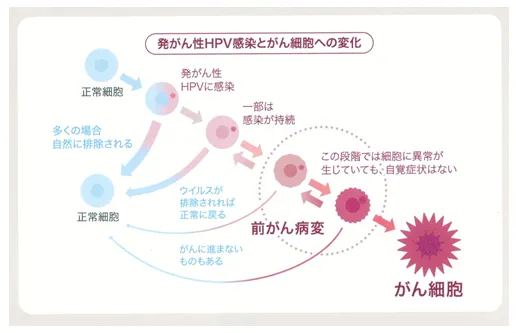
子宮頸がんの主な原因は、ヒトパピローマウイルス(以下:HPV)であることがわかっています。このHPVは性行為で感染するため、性行為の経験があるなら年齢に関係なく注意が必要になるのです。
(参照:https://www.vivalita.com/hpv.html)
誰でもかかりうる病気なので、20代など若い年齢でも発症する可能性があります。日本では各自治体で、20歳以上の女性を対象に子宮頸がんの定期検診がおこなわれているので、定期的に検診を続けていくことが早期発見には重要です。
詳しくは以下の記事を参考にしてください。
>>がんを早期発見するには?検査方法などを詳しく解説
子宮頸がんは「扁平上皮がん」「腺がん」の2種類
子宮頸部の上皮は、場所によって表面を覆っている細胞の性質が異なります。子宮頸部の膣側の部分は扁平上皮という細胞でできており、表面を覆って保護する役目がある丈夫な上皮です。
反対に子宮側に続く部分は円柱上皮という細胞が並んで作られています。この円柱上皮細胞から悪性腫瘍が発生すれば腺がんとなるのです。それぞれどこの細胞から発生する悪性腫瘍かによって扁平上皮がんか、もしくは腺がんに分けられます。子宮頸がんの場合ほとんどが扁平上皮がんです。
扁平上皮がんは約75%、腺がんは約23%といわれています。
子宮頸がん初期(ステージ0・1)の症状と状態
(参照:https://ganjoho.jp/public/cancer/cervix_uteri/treatment.html)
子宮頸がんの初期の場合、ほとんど自覚症状がありません。子宮頸がんはその名のとおり子宮の入り口「頸部」にできるがんです。自覚症状はないものの、子宮の入り口という見つけやすい位置にできるがんのため、検診を定期的に受けていれば早期でも高い確率で発見することができます。
自覚症状がほとんどない子宮頸がん初期ではありますが、早期発見された人のほとんどが検診を定期的に受けていた人です。また、まれに妊婦検診の初期検査に含まれている子宮頸がん検査を受けて発覚する人もいます。
子宮頸がんの前段階「子宮頸部異形成」
子宮頸がんになる前には「子宮頸部異形成」というがんの前の状態があります。定期的に検診を受けていれば、「前がん」の状態で発見できることもあるのです。
子宮頸部異形成とは、子宮頸部の粘膜に正常な細胞とは違う細胞が発生している状態のことです。異常といっても、細胞自体をよく見てみると正常な細胞ではないけれども、かといってがん細胞でもない細胞がある状態のことを指しています。
また、異形成細胞ではあってもそのすべてががんに変化していくわけではありません。半数程度は自然に治るともいわれています。細胞の変性状態は「軽度・中度・高等度」と分類されていて、高度になるほどがんに変化する可能性が高くなります。
検診などで子宮頸部異形成が見つかったら、検診を続けて子宮頸がんの早期発見・早期対処に努めることが重要です。
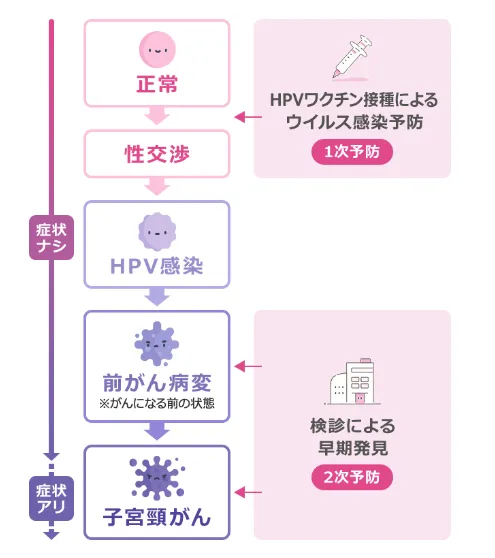
子宮頸がんを予防するワクチン
子宮頸がんの原因であるHPV。日本ではHPVの感染を予防するワクチンの接種を、接種対象年齢の女性であれば自己負担なく受けることができます。
厚生労働省では、性行為前の16歳までに接種するのが最も効果が高いと推奨しています。
(参照:https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/hpv_catch-up-vaccination.html)
しかしながら、その年齢をすぎたとしても国内外の研究によりある程度の有効性があることもわかっています。
(参照:https://www.shikyukeigan-yobo.jp/vaccines/)
ワクチン接種によりHPVへの感染リスクは減りますが、必ずしも子宮頸がんが予防できるわけではありません。HPVウイルスには種類があり、ワクチンの種類にもよりますが予防できるのは、「HPV16型・18型」または「31型・33型・45型・52型・58型」の計7種類です。また、ワクチン接種により予防できる子宮頸がんは65〜89%とされています。
つまり、感染したHPVウイルスの型式によっては子宮頸がんが発症してしまうこともあるのです。
原則、子宮頸がんワクチンの接種は、性交渉前の女児が対象となっていますが、性交渉後の方でも接種は可能です。性交渉後であっても、HPVウイルス感染前であればワクチンの効果が期待できます。

(参照:https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/hpv_catch-up-vaccination.html)
基本的にHPVワクチンの接種回数は半年間で3回です。
ワクチンを1クール接種したあとも、それだけで発症予防にはなりません。定期的な子宮頸がんの検診を受けながら、早期発見に努めることが重要です。
詳しくは以下の記事を参考にしてください。
>>がんを早期発見するには?検査方法などを詳しく解説
(参照:https://www.med.kindai.ac.jp/diseases/cervical_cancer.html)
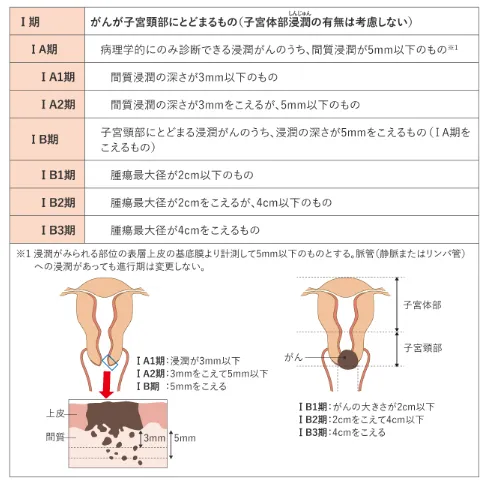
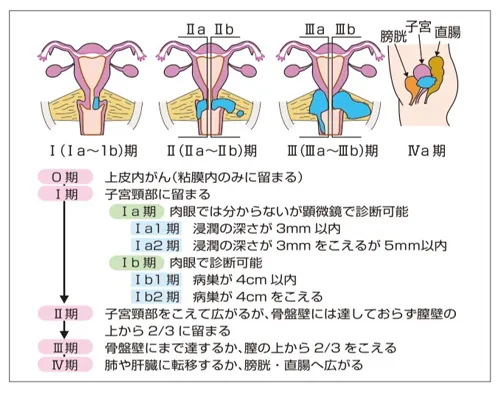
子宮頸がんは、その進行具合により0~4ステージに分類されています。
- ステージ0は子宮頸部の上皮内にがんが留まっている状態です
- ステージ1はがんが子宮頸部に原曲している状態です
- ステージ2はがんが子宮頸部を越えて広がっているが骨盤の壁または膣の壁の下1/3には達していません
- ステージ3はがんの浸潤が骨盤壁に達するもので、がんと骨盤の間にがんではない部分を残していない状態か頭痛の壁の下1/3を越えるものです
- ステージ4はがんが踵骨番壁を越えて広がっているか膀胱や直腸粘膜を犯している状態です
詳しくは以下の記事を参考にしてください。
>>子宮頸がんステージ2・3の症状は?治療法・余命を解説!
>>子宮頸がんステージ4の余命と治療方法は?がんとの向き合い方について解説
ステージが上がるほど、病状は深刻になり治療にかかる期間や生存率、予後や生活にも影響を及ぼしやすくなります。
※浸潤 がんが周りに広がっていくこと
子宮頸がんの検査
子宮頸がんの検査と診断までの流れは、一般的に3つの診察を経て確定されます。検査は自覚症状がない定期検診でも「問診・内診・細胞診」まではおこなわれます。一般検診において、診察結果により疑わしい場合にはコルポスコープ診や組織診断のための処置へと進みます。
問診・内診
子宮頸がんの検査では、最初に問診で月経の周期や妊娠出産の経験、現在の自覚症状などで現状を確認します。その後「クスコ」という器具を用いて膣の内部を直接観察したり、触診をして状況を把握します。
細胞診
内診時に綿棒やヘラのようなもので細胞を擦り取り、顕微鏡でその細胞を観察します。異常な細胞が見つかれば精密検査に移ります。
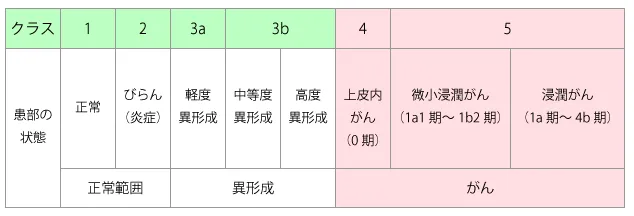
(参照:https://www.togoiryou.com/gan/sikyuu_keigan/)
子宮頸がんの細胞診で「クラス3」以上になると、何らかの異常があると推定されます。その場合コルポスコープ診などの精密検査によって、細胞の異形成状態なのか、がんなのか、そのがんがどの程度なのかというのがわかります。
コルポスコープ診
細胞診で異常細胞が検出された場合、コルポスコープという拡大鏡で子宮頸部の表面を拡大し、より詳しく観察します。そして異常が疑われる部分からその組織を採取して、再度顕微鏡で検査することによりがんの程度やタイプを判別します。
その後、より詳しく細胞の状態を観察し、組織の状態を見るために円錐切除術がおこなわれる場合もあります。
子宮頸がんの初期(ステージ0・1)の治療法
子宮頸がんの初期であるステージ0・1の場合、一般的な治療法はがんの広がり方によってレーザー治療や円錐切除術、単純子宮全摘出手術にわけられます。
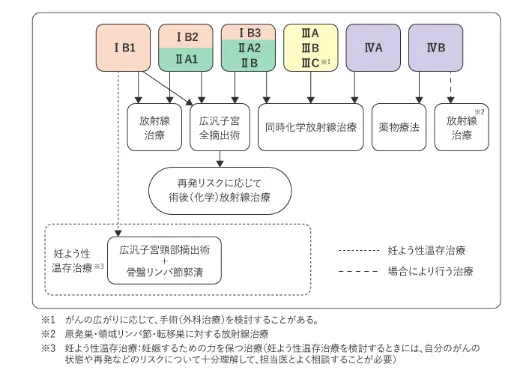
(参照:https://ganjoho.jp/public/cancer/cervix_uteri/treatment.html)
レーザー治療
子宮頸がんのごく初期である子宮頸部異形成状態の治療として「レーザー照射」でがん細胞を焼却し、死滅させる治療法が用いられます。
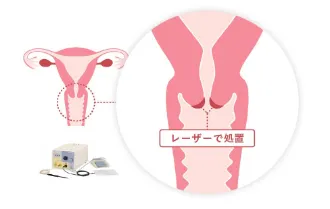
(参照:https://gyn-md.jp/menu/surgery/laser/)
レーザー照射による治療は、子宮の変形リスクがほとんどありません。基本的に侵襲度が低く、子宮頸部の形もほぼそのまま残せるので、治療後の早産のリスクなどにも影響を及ぼすことはほとんどないのがメリットです。
円錐切除術
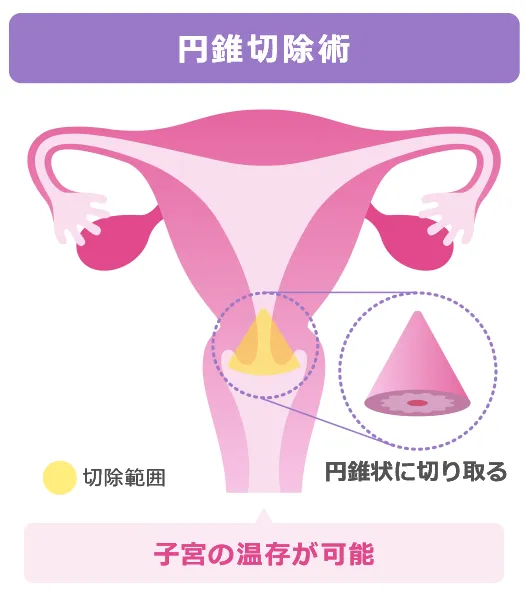
(参照:https://www.shikyukeigan-yobo.jp/treatments/)
がんのある部分を円錐状に切除する方法です。円錐切除術は、子宮頸がんの早期段階でよくおこなわれる手術の1つです。治療だけではなく、組織を調べて他の臓器への転移の有無などを調べる際にも役立ちます。
取り残しがないように比較的大きめに切り取りますが、傷口が治るにつれて切り取られた部分は盛り上がってくるので、個人差はありますがほぼ元の状態に戻るのが円錐切除術の特徴です。
この手術では、子宮頸部のがんが局所に限局している場合に、がん組織と周囲の組織を含めて切除します。円錐切除術は、がんを完全に除去することができる場合や、がんが再発しない可能性が高い場合に選択されます。
単純子宮全摘出術
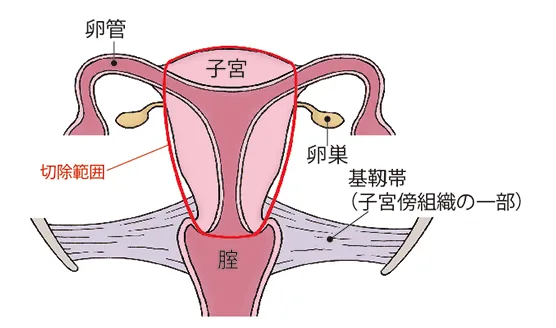
(参照:https://gan-senshiniryo.jp/cancer/uterine-cancer/cancer_1818)
子宮をさまざまな組織と切り離し、子宮のみを切除する方法で子宮筋層のぎりぎりで摘出する方法です。摘出範囲自体は狭く基本的には子宮だけを切除するのみに留まり、周辺の卵管や卵巣は温存します。子宮摘出術のなかでは負担の少ない方法です。子宮頸がん初期の段階でも妊娠を望まない人におこなわれます。閉経している場合には卵巣まで切除することもあります。
この手術は、開腹手術以外に膣敷や腹腔鏡下でもおこなわれているので、入院期間も短く済んで社会復帰までが早いなどのメリットがあります。
広汎子宮摘出術手術
広汎子宮摘出術手術は、子宮頸がんの初期でも進行した場合や再発が見られる場合におこなわれる手術の1つです。この手術では、子宮だけでなく、付属器官や周囲の組織も摘出されることがあります。
広汎子宮摘出術は、がんの拡大を防ぐためにおこなわれる場合がありますが、手術後の回復には時間がかかるのがデメリット。また、術後に手術の後遺症が生じる可能性もあり、手術の選択には医師と患者さん双方のしっかりとした話し合いが重要で、治療の方向性を両者で誤認がないようにすり合わせをすることも大切です。
詳しくは以下の記事を参考にしてください。
>>子宮頸がんステージ2・3の症状は?治療法・余命を解説!
子宮頸がん初期(ステージ0・1)の余命
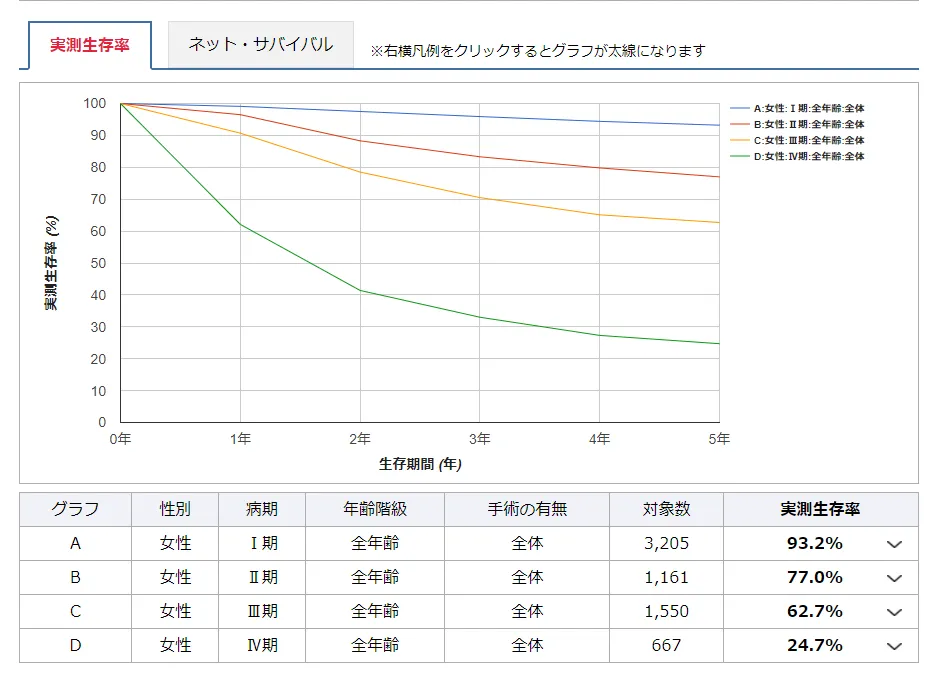
(参照:https://www.togoiryou.com/gan/sikyuu_keigan/)
子宮頸がんの治療や予後について考える際に、重要な指標の1つが5年生存率です。5年生存率とは、がん患者が診断後5年間生存し続ける確率を示しています。
子宮頸がんの5年生存率は、治療の進歩や早期発見のための検診の普及により近年では向上しています。
2015年の統計によれば、子宮頸がんの5年生存率は93.2%に達しています。高い数値を示していますが、再発の可能性は「0」ではないともいえるのです。子宮頸がんの再発の可能性を少しでも低下させるためには、患者さん自身が治療や予後に関する情報を正しく理解し、医師との相談を重ねながら、適宜検診を受けて早期発見・早期治療に努めることが重要です。
子宮頸がんと喫煙
子宮頸がんに限らずですが、喫煙の習慣は子宮頸がんになるリスクを高くすることがわかっています。喫煙によって子宮頸がんの原因となるHPVに感染しやすくなり、さらに異形成状態からがん化しやすくなるともいわれています。実際にタバコを吸わない人に比べて子宮頸がんにかかるリスクが2倍以上との報告もあります。
禁煙に努めれば子宮頸がん再発のリスクは徐々に減り、タバコを吸ったことのない人と同じレベルまでリスクが下がるともいわれています。喫煙習慣があったとしても諦めずに1日でも早く禁煙を意識することが大切です。
子宮頸がん再発を予防するのに意識したい食べ物や食べ方
子宮頸がんの主な要因はHPVウイルス。ですので直接的に再発防止につながる食べ物はありません。再発防止に重要なのは健康的な食生活と食事の工夫です。以下に、子宮頸がん再発を予防するのに意識したい食べ物や食べ方を紹介します。
野菜と果物の摂取
カロテノイドやビタミンC、食物繊維を豊富に含む野菜や果物は、免疫力を高め、がんの発症リスクを低減するとされています。特に、にんじん、ほうれん草、カボチャなどのオレンジや緑黄色野菜、さくらんぼ、ブルーベリーなどがおすすめです。
抗酸化物質を摂取
抗酸化物質は、体内の活性酸素を除去し、細胞のダメージを防ぐ働きがあります。抗酸化物質を多く含む食品としては、トマト、レーズン、ナッツ類、緑茶などがあげられます。
低脂肪の食事
高脂肪の食事は肥満のリスクを高め、がんの再発リスクを増加させる可能性があります。肉類の代わりに魚や豆類、低脂肪の乳製品を摂取し、飽和脂肪酸を制限することを意識しましょう。
加工食品の制限
高塩分、高糖分、添加物が多い加工食品は、がんの発症リスクを高める可能性があります。できるだけ自然な形で食品を摂取し、加工食品は避けるよう心がけましょう。
バランスの取れた食事
バランスの取れた食事は免疫機能を正常に保ち、がんの発症や再発リスクを低減させることにつながります。食事のなかで主食、主菜、副菜をバランスよく摂取し、適度な運動とともに健康的な生活を心がけましょう。
がんの再発予防を考えるなら、食事内容の工夫や食べ方が重要です。健康的な食生活は、子宮頸がんの再発リスクを低減する一助となるでしょう。
詳しくは以下の記事を参考にしてください。
>>がん患者が食べてはいけないものってあるの!?がんと食事について解説
まとめ

子宮頸がんは、HPV感染が主な原因であり、性行為の経験があるなら誰にでも発症する可能性があります。早期発見が治療の鍵といえるでしょう。
子宮頸がんの初期段階では自覚症状がほとんどないため、定期的な検査が非常に重要。異形成の段階での発見やHPVワクチンの接種は、がんの予防や早期発見に非常に効果的です。
子宮頸がん初期の治療法としては、レーザー治療や円錐切除術などが選択されます。しかし、再発の可能性は「0」ではないため、治療後も定期的な検査が不可欠です。
子宮頸がんの初期であれば、5年生存率は高い数値を示しています。喫煙や食生活などのライフスタイルも、子宮頸がんの予後に影響を与えるので、健康的な食生活や禁煙は、再発リスクの低下につながる一助となるでしょう。患者さん自身が積極的なライフスタイルの見直しを図ることも必要です。
子宮頸がんに対する早期発見と適切な治療は、生存率や治療後の生活の質を維持・向上させることにつながります。医師との密なコミュニケーションと定期的な検査を通じて、子宮頸がんに立ち向かう姿勢を確立していきたいですね。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 慢性リンパ性白血病(CLL)の症状・検査・治療と予後を徹底解説
慢性リンパ性白血病(CLL)の症状・検査・治療と予後を徹底解説2025.01.29
がん -
 「小細胞肺がん」とは? 進行が早いがんの特徴・症状・治療・予後までを解説
「小細胞肺がん」とは? 進行が早いがんの特徴・症状・治療・予後までを解説2025.08.28
がん -
 S状結腸がんとは?症状・原因・治療法を徹底解説!早期発見がカギになる理由とは?
S状結腸がんとは?症状・原因・治療法を徹底解説!早期発見がカギになる理由とは?2025.05.29
がん -
 がんには「お茶」が効く⁉免疫力を高め、膀胱がんにもアプローチできる飲み物を解説
がんには「お茶」が効く⁉免疫力を高め、膀胱がんにもアプローチできる飲み物を解説2022.09.29
がん -
 スキルス胃がんの初期症状とは?早期発見と予防の重要性
スキルス胃がんの初期症状とは?早期発見と予防の重要性2024.10.04
がん






