2023.07.28
がんピロリ菌と胃がんリスク - 胃の健康を守るための知識と対策-

ピロリ菌(ヘリコバクター・ピロリ菌)は、胃粘膜に住みつき長期間にわたり胃に炎症を引き起こす細菌です。日本でも多くの人が感染しており、胃炎や胃潰瘍、さらに胃がんのリスク要因とされています。
ピロリ菌の感染や、その影響に対する知識を持つことは胃がん予防にも欠かせません。この記事では、ピロリ菌の特徴や感染経路、検査方法、除菌治療など、胃がん予防のために知っておきたい情報を詳しく解説します。
>>胃がんとは?原因・治療法・予防法を分かりやすく解説
目次
ピロリ菌とは?
 |
 |
(参照:https://www.otsuka.co.jp/health-and-illness/h-pylori/about/)
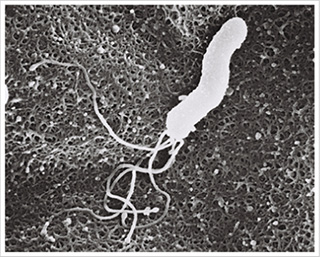
ピロリ菌とはヘリコバクターピロリ菌の俗称で、胃の内部粘膜を生息域とする病原細菌です。ピロリ菌のおおよその長さとしては2.5〜5μmで、1〜2回転した螺旋状の体を持ちます。さらにピロリ菌は、体の端のほうに4〜6本の鞭毛を持ちます。
ピロリ菌の特徴
ピロリ菌はウレアーゼ(尿素を二酸化炭素とアンモニアに分解する酵素)を生産し、尿素からアンモニアを作って胃の内部に満たされる胃酸を中和し、自身を胃酸から守りながら胃の内部で生存を図っています。
ピロリ菌は、胃の内部など酸素が少ない環境を好む微好気性菌です。逆に言うと酸素が多い空気中では死滅してしまうという特性もあります。酸素がほとんどない腸管や、ピロリ菌に効果のある抗菌薬が投与された環境では体の部分が形態変換を起こし、丸くなってしまいます。
ピロリ菌がどのようなメカニズムで長期にわたり粘膜に持続感染するのか、実際のところいまだ詳細のメカニズムはわかっていません。現在、その解明が試みられています。
ピロリ菌の感染・増殖
ピロリ菌は胃粘膜上皮の細胞の表面にくっつき、尿素などの必要物質を得て増殖する特性があります。上皮細胞へくっつく過程として、最初は軽くくっつく程度ですが次にCagAというたんぱく質により細胞変性を起こし、強く接着するようになります。
さらにピロリ菌は、胃の内部の粘膜表面を、粘液を伝って鞭毛を使いらせん型の体を回転させながら滑るように泳ぎ回り、胃の内部全体に広がっていきます。
ピロリ菌が作るCagAというたんぱく質により細胞のがん化が促される
ピロリ菌にあるCagAというたんぱく質は、いわゆる胃の上皮細胞の性質を変えてしまう特徴があります。CagAたんぱく質により痛めつけられた胃の上皮細胞は縮んでしまい、さらに集中攻撃を受けてしまいます。この現象とがん化の関連性が指摘されています。
ピロリ菌にはCagAなどの作用が強く、胃がんとの関連性が強い強毒型と、CagAなどの作用が弱く胃がんとの関連が弱い弱毒型があります。日本に分布するピロリ菌はおおむね強毒型と言われています。
ピロリ菌の遺伝の実態

(参照:https://www.chikugocity-hp.jp/outline/magazines/_1238/_2138.html)
ピロリ菌感染には家族感染が見られるため、遺伝的な要因が関与するのではと考える人もいるようですが、その実態は家族内での経口感染です。主に家族間そのなかでも親から子へと感染するケースが目立ちます。ですが実際には、兄弟間や家族以外の小児間でも感染します。
ピロリ菌は経口感染のため家族間で移りやすい
ピロリ菌は一般的に口から口、または飲料水など、口から侵入して胃内に住み着くことによる感染が多いです。育児の過程で感染する母子感染が多いと言われていますが、日本では母子感染だけではなく父子感染も起こっています。
濃厚接触していない父親などから感染を起こしている場合、その父親を検査すると、ピロリ菌が胃粘膜に多量に住み着いている濃厚感染が見受けられることもあります。
例えば、お子さんにピロリ菌感染が見られて除菌治療をして、一度はピロリ菌の感染反応が陰性になった場合でも、家族内での除菌治療が完全に済んでいないと、再度感染してピロリ菌感染が見られる可能性があります。
お子さんの感染が見受けられた場合は、同居する両親や家族の同時除菌を考慮する必要があるでしょう。
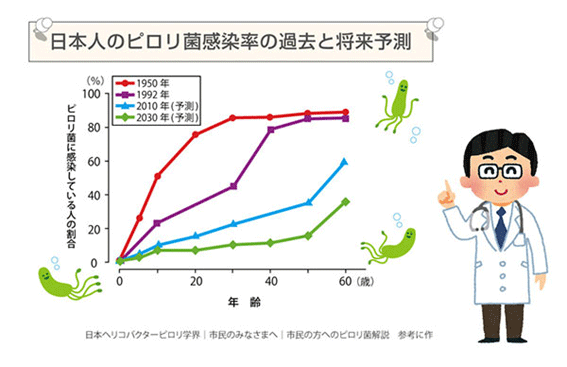
ピロリ菌感染は将来的に激減する見込み(将来予想)
(参照:https://www.c-takinogawa.jp/column/031.html)
かつての日本では、整備されていない上下水道に潜むピロリ菌を含んだ飲用水により、知らず知らずのうちにピロリ菌に感染してしまっていました。
しかし衛生状態や上下水道の整備が進んでいる現在、ピロリ菌の感染率は特に若年層で大幅に減少しています。
ピロリ菌は主に幼少期、特に5歳までに汚染された水や食べ物を介して感染するため、感染率はその地域の衛生環境に大きく依存します。
日本では、昭和から平成初期にかけて衛生状態が大きく向上したことで、新たな感染は著しく減少しています。このため、今後はピロリ菌の感染率がさらに低下し、将来的には胃がんのリスクも低減すると予想されます。しかし、すでに感染している世代に関しては除菌治療の推進が重要です。
ピロリ菌感染の検査

ピロリ菌感染の有無は、胃がんリスクの判断や胃の不調の原因究明において重要な指標となります。検査方法としては血液検査や呼気検査、便中ピロリ菌抗原検査などがあり、患者の状態に応じて適切な方法が選ばれます。検査方法により、現在もしくは過去に感染があったかどうかを確認でき、感染が認められた場合には除菌治療が推奨されます。
ピロリ菌の感染を診察する方法は、内視鏡により採取した組織を用いる検査方法と内視鏡を用いない非侵襲的な検査方法のいずれかに分けられます。
1.ピロリ菌抗体検査(ABC検査)
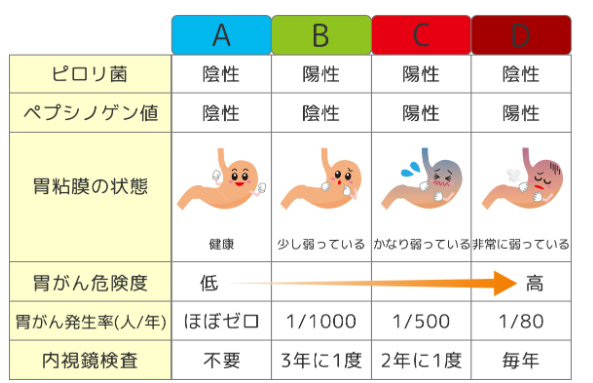
(参照:https://www.okamotonaika-cl.jp/abc)
ピロリ菌抗体検査は、血液中にピロリ菌に対する抗体が存在するかどうかを調べる検査です。ABC検査の一環として実施され、過去または現在にピロリ菌感染があったか判定します。この検査は胃がんリスクの評価に有効であり、結果によってA~Dのリスク群に分類されます。抗体が陽性の場合、ピロリ菌感染歴があり、リスクが高いとされるため、必要に応じて追加検査や除菌治療が検討されます。
ABC検査について詳しくは以下の記事を参考にしてください。
>>胃がんのリスクを血液検査で判定する方法とは?ABC検査や腫瘍マーカーを徹底解説
2.尿素呼気検査
尿素呼気試験は、非侵襲的な検査方法の一つです。内視鏡による生検であれば、採取したその組織にピロリ菌の感染がなければ、見落としてしまうこともあります。しかし、呼気試験であれば、胃の粘膜に対して広く診断が可能であり、診断精度が非常に高いことが特徴です。除菌判定法としても優れていると言われており、ピロリ菌の有無を判定できます。
呼気試験では、ピロリ菌が胃のなかに存在した場合、ピロリ菌が産生するウレアーゼにより尿素が二酸化炭素とアンモニアに分解される特性を用いて検査します。消化管から血液を介して呼気に排出される二酸化炭素の増加率を測定し、ピロリ菌感染の有無を検査します。
3.便中ピロリ菌抗原検査
便中ピロリ菌抗原検査は、比較的簡単で精度の高い検査法の一つです。小児科領域でも使用され、除菌判定にも有用であるとされています。
非侵襲的な方法としては非常に精度が高く、除菌判定にも非常に有用とみなされています。
ピロリ菌が球体に変化すると、尿素呼気試験では検出されにくくなりますが、こちらの便中ピロリ菌抗原検査であれば抗原性が保持されるため検出可能です。
4.内視鏡検査による組織採取
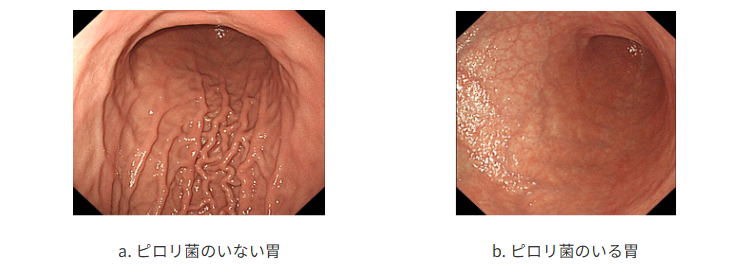
(参照:https://www.jges.net/citizen/faq/esophagus-stomach_05)
内視鏡検査による組織採取は、ピロリ菌感染の有無を高精度で確認するための方法です。内視鏡を使って胃の内部を直接観察し、粘膜組織を採取して複数の検査をおこないます。ここでは、迅速ウレアーゼ試験、培養法、鏡検法の3つの方法について説明します。
- 迅速ウレアーゼ試験
- 培養法
- 鏡検法
迅速ウレアーゼ試験は、ピロリ菌が持つウレアーゼ酵素の活性を利用した検査です。採取した組織を尿素を含む試薬に入れ、ピロリ菌が存在すれば尿素の分解によりアンモニアが生成され、溶液の色が変わります。この変化を確認することでピロリ菌の存在を短時間で確認できるため、診断が早い利点があります。
培養法は採取した組織からピロリ菌を直接培養し、ピロリ菌の存在を確認する方法です。この方法では、菌の性質や薬剤耐性の情報も得られるため、除菌治療の際に有効な抗生物質の選択に役立ちます。しかし、培養には時間がかかり、専門の設備が必要となるため、一般的な検査よりもコストがかかる傾向にあります。
鏡検法は採取した組織を染色し、顕微鏡で観察する方法です。ピロリ菌の形態を直接確認できるため、確実な診断が可能です。鏡検法は、特にウレアーゼ試験や培養法で検出されなかった場合の補完的な役割を果たしますが、高度な技術が必要なため熟練した技術者による実施が望まれます。
5.レントゲン検査

(参照:https://nicotama-cl.com/blog_clinic/news/416)
ピロリ菌感染の有無を確認するための検査の一つに、バリウムを飲用してレントゲンで撮影する方法があります。胃の粘膜表面像とひだの正常形大きさ分布によりピロリ菌感染の有無を確認することができます。
ピロリ菌の除菌治療
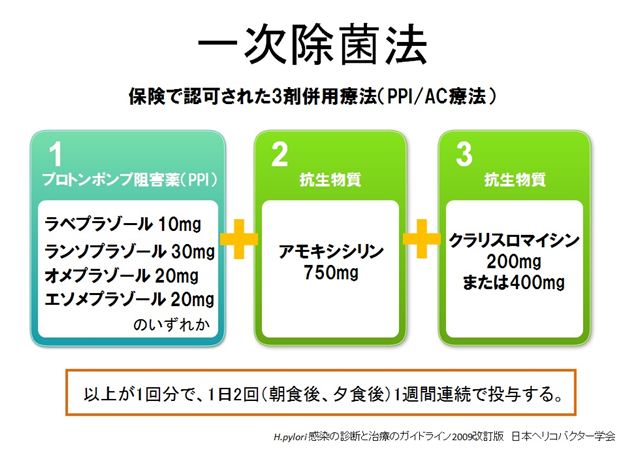
(参照:https://website2.infomity.net/8120545/pylori/post_7.html)
現在日本では、ピロリ菌の感染が認められれば保険診療で除菌治療を受けることができます。ピロリ菌の感染が認められて初めて除菌治療を受ける場合、ンプロトンポンプ阻害薬(PPI)4種類のいずれかと、アモキシシリン1回量750mg、クラリスロマイシン(200mgまたは400mg)を組み合わせ、朝夕1日2回7日間服用するのが通常です。
ピロリ菌の除菌率は、一次の治療で70〜80%で除菌ができるとされていて、万が一失敗しても次の治療では90%の確率で除菌が可能とされています。
ピロリ菌除菌治療により胃がんは減らせる
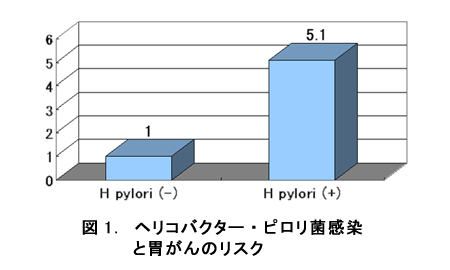
(参照:https://epi.ncc.go.jp/jphc/outcome/287.html)
世界保健機関(WHO)でもピロリ菌は発がん要因に認定されています。実際に胃がんを起こした人にピロリ菌がいるかどうかを調べてみると、ほとんどの場合ピロリ菌感染陽性か過去にピロリ菌に感染していた傾向が見受けられます。
逆にピロリ菌に一度も感染したことがない方が胃がんを起こす可能性はめったになく、胃がん全体のおよそ1%に過ぎないと考えられています。
ピロリ菌は胃の粘膜に感染するとアンモニアを出して萎縮性胃炎を起こします。ピロリ菌感染により慢性的な炎症が起きると、一般的には発がんのリスクが高くなると考えられています。
ピロリ菌により生じる萎縮性胃炎
ピロリ菌が体内に入ったとしても、基本的には胃粘膜以外には感染しません。ピロリ菌感染は、胃粘膜に接着することにより初めて感染が成立します。ピロリ菌が接着するための構造的な特徴が胃の上皮細胞にしか存在しないため、基本的には胃粘膜以外で感染は成立しません。
粘膜上皮細胞に接着して感染が成立すると、ピロリ菌は胃の上皮細胞に対してCagAたんぱく質を注入・放出し胃粘膜に炎症が生じます。
ピロリ菌が放出したアンモニアなどにより、胃の粘膜上皮がダメージを負った状態であれば胃の粘膜を守る粘液がうまく防御機構を果たすことができず、そこにさらに胃酸が作用して胃の炎症が悪化し、胃潰瘍が生じます。
ピロリ菌の感染が持続すると、上皮細胞の破壊と再生が繰り返されます。胃粘膜の細胞分化や細胞組織構築の異常が起こり、結果として胃粘膜の萎縮が生じることにより萎縮性胃炎が起こります。
そして、萎縮性胃炎が長く続くことにより、細胞分裂の際に異常が起こりがん化しやすくなると考えられています。
ただし、注意しておきたいこととして、ピロリ菌がいなくても萎縮性胃炎が発症する可能性はあります。ピロリ菌との関連性のある萎縮性胃炎ですが、必ずしもピロリ菌の感染が要因ではありません。
まとめ

ピロリ菌は日本において胃がんリスクを高める重要な要因とされていますが、近年の衛生状態の向上や除菌治療の普及により、感染率は若年層を中心に減少しています。
ピロリ菌感染が疑われる場合には、早期に検査・除菌治療をおこなうことで胃がんリスクの低減が期待できます。
将来的には、感染者の減少により胃がんリスクも低下すると見込まれていますが、すでに感染している方にとっては定期的な胃がん検診が重要です。胃の健康を守るため、日常生活でのリスク管理やピロリ菌への理解を深め、適切な対応を心がけましょう。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 がん治療で起こる味覚障害とは?原因や症状、治療法やセルフケア対策を解説
がん治療で起こる味覚障害とは?原因や症状、治療法やセルフケア対策を解説2023.04.28
がん -
 子宮頸がんは性行為だけが原因ではない|HPV陰性例や性行為以外のリスクを医師が解説
子宮頸がんは性行為だけが原因ではない|HPV陰性例や性行為以外のリスクを医師が解説2026.01.30
がん -
 胃がんと転移のメカニズム—再発リスクを理解するために
胃がんと転移のメカニズム—再発リスクを理解するために2024.11.29
がん -
 がんを早期発見するには?検査方法などを詳しく解説
がんを早期発見するには?検査方法などを詳しく解説2022.01.31
がん -
 肺がんステージ3|症状・治療法・生存率・予後まで徹底解説
肺がんステージ3|症状・治療法・生存率・予後まで徹底解説2023.10.10
がん






