2022.02.24
がん乳がんの原因と予防|知っておきたいリスクと生活習慣

日本人女性の9人に1人が生涯のうちに罹患するとされる「乳がん」。発症率は年々上昇していて、今や誰にとっても他人事ではない身近ながんの1つです。
乳がんの予防や早期発見のためには、ホルモンバランス、飲酒・肥満といったライフスタイルとの関連性、遺伝的要因など、複数の側面からリスクを知ることが重要です。
この記事では、乳がんの原因として知られる代表的な要素と、発症リスクを軽減するために取り組みたい生活習慣のポイントを解説します。予防と早期発見のために、今日からできる行動のヒントを見つけてみましょう。
目次
乳がんとは
(参照:乳がんについて|大阪がん循環器病予防センター、https://www.osaka-ganjun.jp/health/cancer/breast.html)
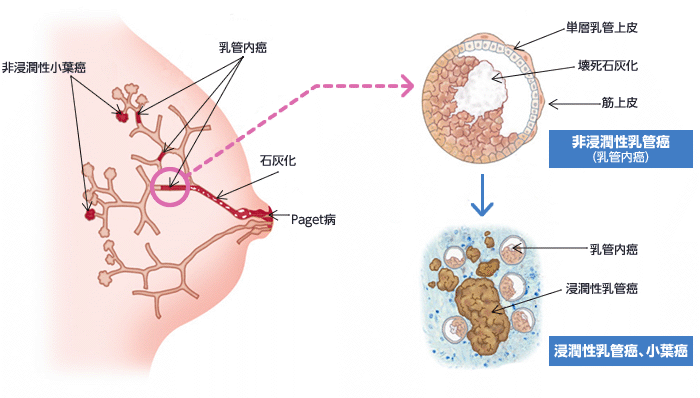
乳がんは、乳腺の組織にある細胞が異常な増殖をはじめ、しこり(腫瘍)をつくる病気です。主に乳管や小葉など乳腺の部分から発生します。初期には自覚症状がないことも多く、進行するとしこり、乳頭からの分泌物、皮膚のくぼみなどの症状が現れることがあります。
乳がんの主な原因
乳がんの発症にはさまざまな要因が関与しています。主な原因は大きく分けて「ライフスタイル」「ホルモン」「環境」「遺伝」の4つに分類できます。それぞれの要因について詳しく解説します。
エストロゲンの影響
乳がんの発生と増殖にはエストロゲンという女性ホルモンが影響を及ぼしていることがわかっています。初潮年齢の早まり、初産年齢の遅れ、出産回数の減少、授乳期間が短いなどの要因は女性の一生におけるエストロゲンへの暴露期間を長くするため、乳がんのリスクファクターとされています。
エストロゲンには乳腺細胞を増殖させる働きがあるため、ホルモン環境の変化は乳がんの発症に影響を及ぼします。近年では高齢化により、乳がんの罹患年齢も上昇傾向にあります。
ホルモン療法や避妊薬の使用
閉経後の更年期障害の治療として用いられるホルモン補充療法(HRT)や、経口避妊薬の使用も場合により乳がんのリスクを上昇させることが報告されています。なかでも長期間にわたるホルモン治療は、その影響がより現れやすくなると考えられています。
飲酒・喫煙
エストロゲン以外にも、食事や日常の生活習慣が乳がんに影響を及ぼしている可能性も考えられます。なかでも代表的なものが飲酒です。ワインやビールを1日2杯以上飲むような飲酒習慣は、乳がんのリスクを高めるという研究結果もあります。また、喫煙は発がん性物質を摂取している嗜好となるため、乳がん以外でも発がんリスクが高い原因として知られています。
肥満
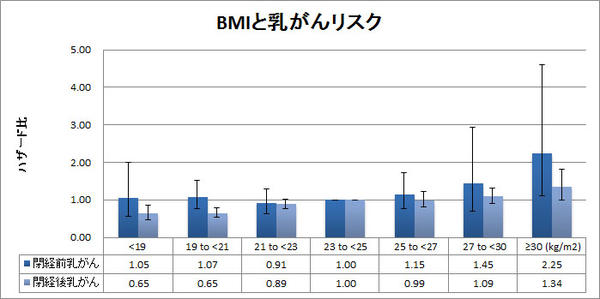
(参照:肥満指数(BMI)と乳がんリスク | | 国立がん研究センター がん対策研究所、https://epi.ncc.go.jp/can_prev/evaluation/3470.html)
また、肥満も乳がんのリスクを高めます。近年の食生活は欧米化が進み、動物性脂肪や加工食品を多く摂取する機会が増えています。
高脂肪・高エネルギーな食事は太りやすく、エストロゲンの分泌を促進する要因にもなります。閉経後にBMI30を超える肥満例は、乳がん診療ガイドラインでも発症原因の1つとされています。
遺伝
すべての乳がん患者のうち、5~10%程度が遺伝性と考えられています。遺伝子の変異に関連する「遺伝性乳がん」、家族のなかに複数の乳がん患者がいる「家族性乳がん」というタイプもあります。家族に乳がんや卵巣がんの患者さんがいる場合、その発症リスクは一般より高くなります。乳がんに関する遺伝的背景をもつ人には、定期的な検診を受ける意識づけが重要といえます。
乳がんの遺伝的な要因と家族歴
乳がんの遺伝的要因について、さらに詳しく解説します。BRCA1やBRCA2といった遺伝子の変異をもつ場合、若年で乳がんや卵巣がんを発症するリスクが高くなります。
母親や姉妹に乳がんの既往歴がある場合や、家族内に若年発症の乳がん患者がいる場合、専門的な遺伝子検査によってリスク評価を受けることを検討したいものです。
BRCA1・BRCA2の遺伝子の変異をもっていても、必ず乳がんや卵巣がんを発症するわけではありません。一生乳がんを発症しない人もいます。BRCA1・BRCA2の遺伝子の変異をもつ女性の場合、乳がんの生涯発症リスクは26~84%、卵巣がんについては35~46%程度とされています。
乳がん予防につなげる生活習慣
乳がんの発症リスクには、生活習慣も関わっています。生活習慣の改善は、乳がんの発症リスク低減や早期発見の一助にできるでしょう。
食事・運動・飲酒・喫煙習慣の見直し
BMIの上昇によって乳がんのリスクが高まります。脂肪は、エストロゲンの生成を促進させることがわかっています。栄養バランスの取れた食事と適度な運動で体重管理を心がけ、肥満に起因するリスクを抑えましょう。
また、日本乳癌学会の乳がん診療ガイドラインでは「飲酒はエストロゲン代謝に影響を与え、乳がんリスクの上昇の可能性あり」と明記されています。さらに閉経後の飲酒に関しては、乳がんの発症リスク上昇は確実とも言及されているのです。
アルコールの代謝物でもあるアセトアルデヒドやたばこには、発がん性があることもわかっています。そのため、飲酒・喫煙習慣の見直しも検討しましょう。
授乳は乳がん予防の一助になる
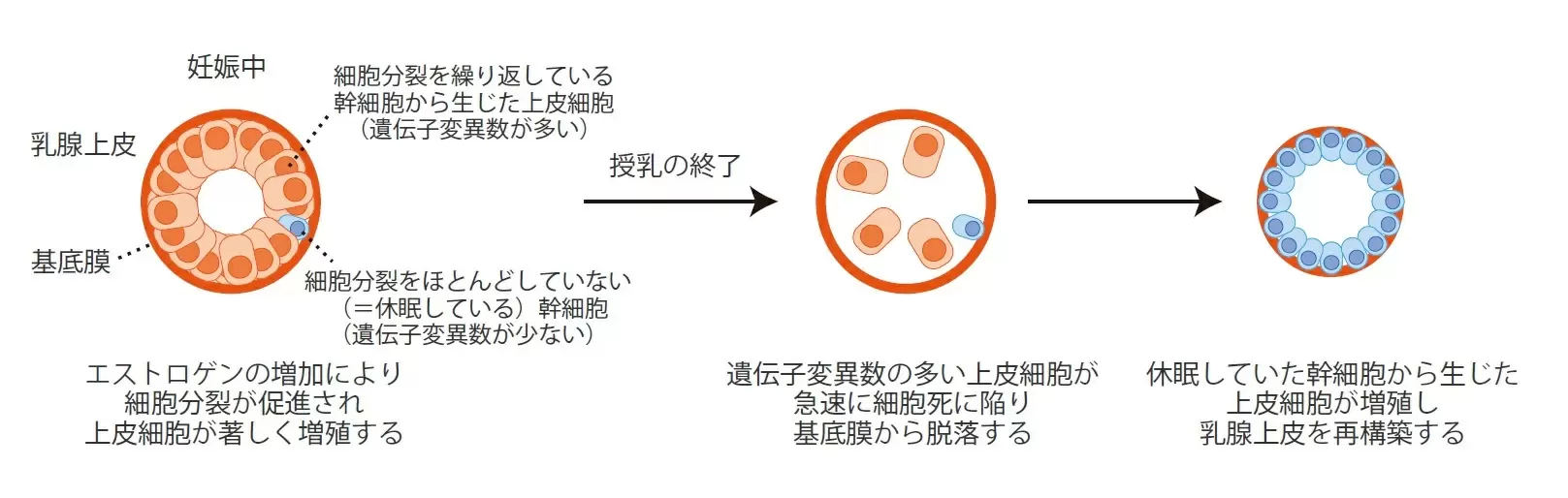
(参照:乳がん発生の進化の歴史を解明―ゲノム解析による発がんメカニズムの探索― | Science Tokyo 旧・東京医科歯科大学、https://www.tmd.ac.jp/press-release/20230727-1/)
授乳経験がある女性は、乳がんのリスクが低下する傾向にあることが、数々の疫学調査や分子生物学的研究から明らかになっています。授乳回数が多いほど乳がん発症率が低くなる理由について、
京都大学、東京医科歯科大学、慶應義塾大学研究チームの報告※1に興味深いものがあります。
※1 Nature DOI:10.1038/s41586-023-06333-9、2023
Evolutionary histories of breast cancer and related clones(乳癌とその関連クローンの進化の歴史)
https://www.nature.com/articles/s41586-023-06333-9
研究によると、乳腺の細胞には毎年約20個の遺伝子の変化(変異)が蓄積され、長年積み重なることで乳がんのリスクが高まると考えられています。
また、1回の妊娠出産で、1回あたりおよそ50個の遺伝子変異がリセットされることがわかったのです。これは、授乳のあとに乳腺が再びつくり直されるのですが、その過程で古くて変異の多い細胞がまるで乳腺が“入れ替わる”ようなイメージでなくなっていくのだそうです。
結果として授乳を経験していると、がんになりかけた細胞が取り除かれ、乳がんのリスクを下げる可能性があると発表されました。
授乳は、単なる赤ちゃんの栄養学的な意味合いだけではなく、女性の乳がん予防にも一役買っているといえます。
早期発見のためのブレスト・アウェアネスと自己触診
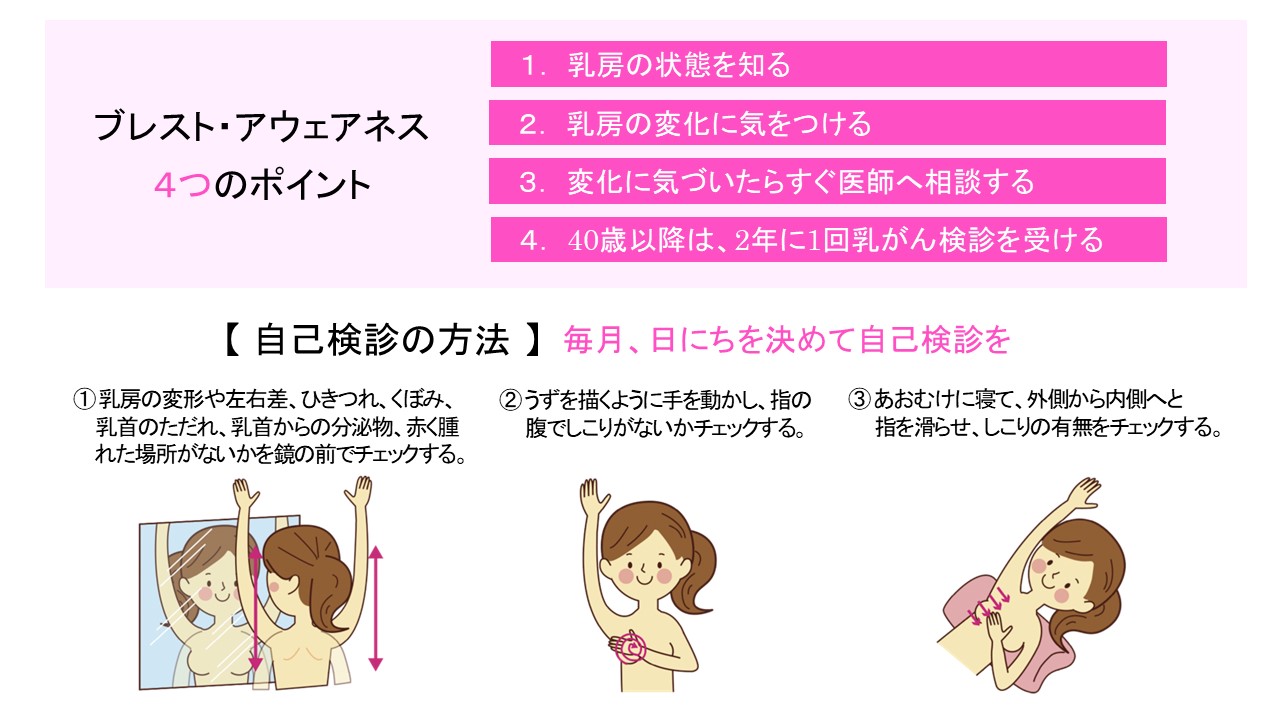
(参照:「ブレスト・アウェアネス」のすすめ|BRBメディカルサロン、https://www.brb.co.jp/medical/news/?itemid=159&dispmid=442)
乳がんは初期には無症状であることが多く、違和感に気付いたときには進行している場合もあります。乳がんの兆候に早く気付くためには、ブレスト・アウェアネスがおすすめです。ブレスト・アウェアネスとは、日常のなかで自分の乳房の状態に関心を持ち、わずかな変化にも気付けるよう意識を高める取り組みです。
乳房のしこり、乳頭からの分泌物、皮膚のひきつれ、形の左右差、わきの下のしこりなど、少しでも異常を感じたら医療機関の受診を検討しましょう。定期的な検診とセルフチェックの併用が、乳がんの早期発見・早期治療につながります。
自己触診のタイミングと方法
自己触診は月に1回、生理終了後など乳房が柔らかくなりやすい時期におこなうのが適しています。変化に気付きやすくするために、毎月できるだけ同じ時期に実施しましょう。
鏡の前で乳房の形や左右差を確認したあと、手のひら全体でやさしく触れながら、しこりや腫れがないかを確認します。わきの下も含めて広範囲にチェックします。
乳がんの進行度と生存率
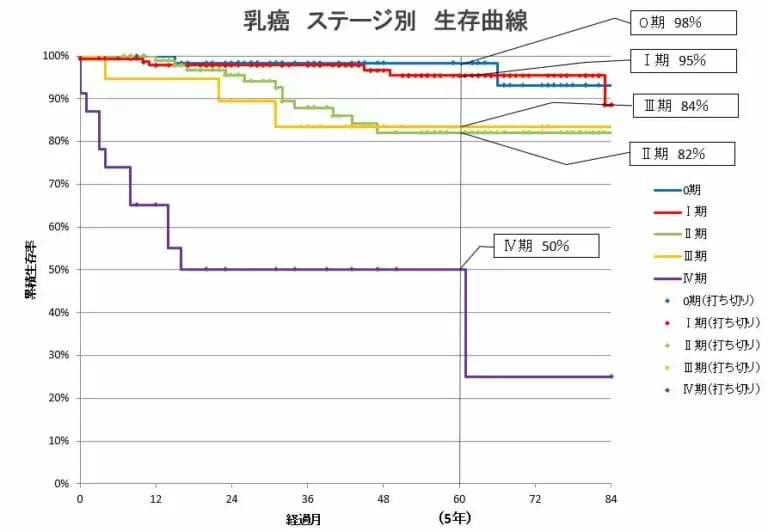
(参照:乳癌の生存率 2023年 | 社会医療法人かりゆし会 ハートライフ病院、https://www.heartlife.or.jp/hospital/cancer/5-year-survival-rate/breast-2023/)
2023年のデータを参照すると、乳がんはその進行度、つまりステージによって治療方法や予後(治療後の見通し)が大きく変わります。非浸潤がんと診断されるステージ0では、5年生存率はほぼ100%に達します。
ステージ1や2でも治癒の可能性は高く、適切な治療がおこなわれれば良好な予後が期待できます。一方で、リンパ節や遠隔転移が確認されるステージ3や4になると治療の難易度が上がり、長期生存率はやや低下するのがグラフから読み取れます。
乳がんのステージ
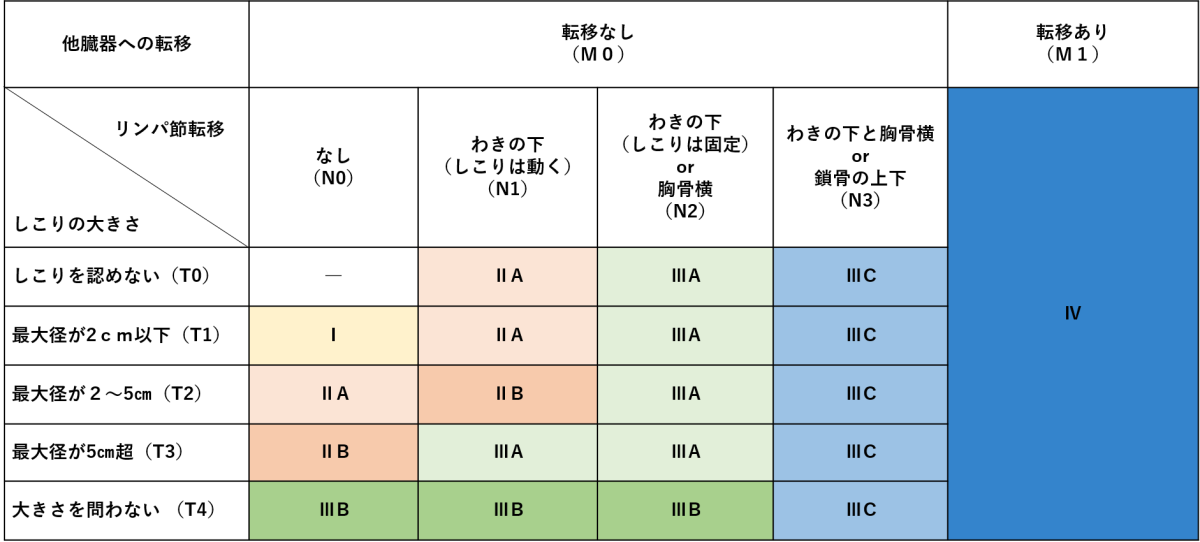
(参照:乳がんの原因・治療法・ステージについて|SOWACA乳腺・形成外科クリニック大阪、https://www.sowaca.net/breast_cancer/)
乳がんの進行度(ステージ)は、「しこりの大きさ」「リンパ節への転移」「他臓器への転移」の3つの要素によって分類されます。治療方針や予後を判断する際の参照情報として、ステージ分類が活用されます。
- ステージ0(T0)
- ステージI(T1,N0,M0)
- ステージII(T1〜T3,N0〜N1,M0)
- ステージIII(T2〜T4,N2〜N3,M0)
- ステージIV(M1)
画像や触診で明らかな腫瘤が確認できない状態。乳がんの前段階や非常に早期の非浸潤がんが含まれます。
がんの大きさが2cm以下で、リンパ節や他臓器への転移が見られない状態です。比較的早期に見つかった乳がんで、治療効果が高く、予後も良好です。
しこりが2〜5cmに広がり、わきの下のリンパ節に軽度の転移がみられる段階です。がんの大きさやリンパ節転移の有無によって、さらにIIA・IIBに分類されます。
局所進行乳がんとされ、しこりが大きくなるか、または複数のリンパ節に転移が見られる状態です。胸骨周囲や鎖骨周囲のリンパ節に及ぶと「N3」となり、IIICに分類されます。
がんが乳房外の臓器(骨・肺・肝臓・脳など)に転移している状態です。この場合は「M1」に分類され、ステージIVと診断されます。根治は難しいとされ、症状の緩和や生存期間の延長を目的とした治療が中心となります。
乳がんのサブタイプ
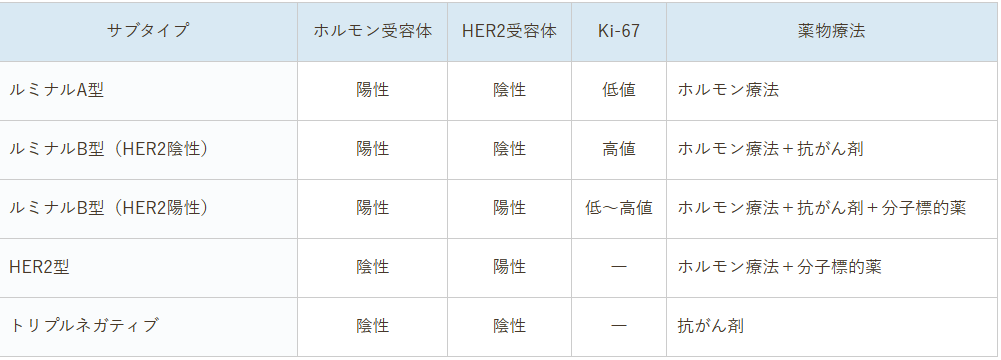
(参照:乳がんの原因・治療法・ステージについて|SOWACA乳腺・形成外科クリニック大阪、https://www.sowaca.net/breast_cancer/)
乳がんの治療には、ホルモン受容体や細胞増殖の指標となる値によって、「サブタイプ」と呼ばれる分類をします。サブタイプは、効果的で副作用の少ない治療を選択するための参照事項といえます。サブタイプに加え、年齢・希望・全身状態なども考慮して治療を決定します。
治療の流れについて
乳がんの治療は、がんの進行度(ステージ)や性質、患者さんの希望などを考慮して、局所治療と全身治療を組み合わせて進められます。以下に、乳がん治療で主に用いられる治療について解説します。
手術療法
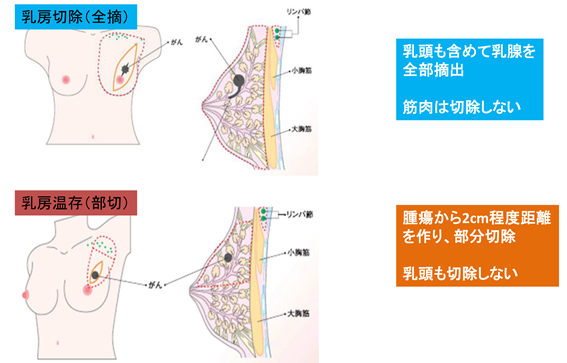
(参照:手術 | 江戸川病院、https://nyuugan.jp/chiryou/ope)
手術は、がんを直接取り除くための基本的な治療法です。乳がんと診断された多くの患者さんに実施されます。手術可能と判断された場合、原則として手術療法が選択されます。
近年では、がんの種類や患者の希望に応じて、手術前に抗がん剤を用いてがんを小さくする「術前化学療法」がおこなわれることもあります。
術式は以下の2つに大別されます。
乳房温存手術(乳腺部分切除術)
乳房を可能な限り残す方法で、腫瘍の周囲に2cm程度の余裕のあるスペースを設けて切除します。腫瘍が3cm以内であれば一般的に適応とされますが、整容性(乳房の見た目)が保たれると判断されれば3cmを超えていても適応可能です。
対して以下のような症例は、手術適応外になることもあります。
- 腫瘍が複数個所に存在し広がりがある場合
- マンモグラフィで広範囲の異常所見がある場合
- 放射線治療ができない背景疾患がある場合(例:膠原病)
- 整容性に問題が生じると考えられる場合
- 本人が温存を希望しない場合
また、BRCA遺伝子変異がある場合は、再発リスクを避ける目的で乳房全切除術が選択されることもあります。
乳房全切除術(全乳腺切除術)
乳腺組織をすべて取り除く術式です。従来の全切除術に加え、近年では美容面や再建を重視した手術もおこなわれています。
- 皮膚温存乳房全切除術:乳房皮膚は残し、乳腺のみを切除する
- 乳頭温存乳房全切除術:乳頭・乳輪も可能な範囲で残す
希望があれば乳房再建術もできます。切除から再建まで一貫しておこなう場合や、病状が落ち着いた頃に形成外科で乳房再建術をおこなう場合など、施設により対応はさまざまです。
放射線療法
主に乳房温存手術をおこなった際に、再発予防として残存乳腺組織に照射します。また、腫瘍が大きい場合や複数のリンパ節に転移がある場合にも適応です。
- 標準的には週5回の照射を5〜6週間
照射回数を減らした「寡分割照射」が導入されるケースもあり、患者の通院負担軽減が期待できます。
薬物療法
乳がんの治療では、薬物療法の選択が重要になります。がんのタイプ(ホルモン感受性、HER2陽性など)に応じて、以下のような薬が使い分けられます。
ホルモン療法
がんが女性ホルモン(エストロゲン)に依存して成長するタイプ(ルミナル型)に有効です。エストロゲンの分泌を抑える、がん細胞への取り込みを阻害するなどの薬剤を用います。
分子標的治療薬
HER2タンパクを過剰に発現しているがん(HER2陽性乳がん)に対して、HER2を狙い撃ちする薬剤を使用します。抗がん剤に比べて副作用が少ないのが特徴です。
抗がん剤(化学療法)
がん細胞の分裂を阻害する薬剤で、増殖が活発な乳がんに効果的です。副作用として吐き気・脱毛・倦怠感・しびれなどが見られますが、近年ではこれらを緩和する薬も進歩しています。
乳がんの情報について、詳しくは以下の記事を参考にしてください。
まとめ
乳がんは、さまざまな要因が絡み合って発症するため、完全に防ぐことは難しい疾患です。しかし、生活習慣の見直しや早期発見の意識を高めることで、そのリスクを下げる一助となります。
食事や運動、飲酒習慣の見直し、自己触診の継続といった日々の積み重ねが、乳がんの予防につながります。また、遺伝的な背景が心配な場合は、専門医との相談や遺伝子検査も検討しましょう。
定期検診やブレスト・アウェアネスなどの早期発見のための行動もあわせて実践しながら、正しい知識と自分らしい選択で、乳がんに備えましょう。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 がんとブドウ糖の関係性とは?がんが増殖する仕組みと取るべき栄養素についても解説
がんとブドウ糖の関係性とは?がんが増殖する仕組みと取るべき栄養素についても解説2023.03.30
がん -
 白血病は再発率が高い!?その実情と今後に期待できる研究内容を解説
白血病は再発率が高い!?その実情と今後に期待できる研究内容を解説2023.06.29
がん -
 がんと食事の関係性 がん予防は日々の食事改善から
がんと食事の関係性 がん予防は日々の食事改善から2021.07.26
がん -
 がんの生存率について
がんの生存率について2021.11.10
がん -
 【医師監修】賦活とは?
【医師監修】賦活とは?2022.08.31
がん