2023.05.30
がん急性リンパ性白血病(ALL)とは|症状・検査・治療を医師が解説
急性リンパ性白血病(ALL)は、白血病のなかでも特に進行が早いタイプで、短期間のうちに症状が悪化することがある病気です。小児に多い病型として知られていますが、成人にも発症し、年齢や遺伝子異常の種類によって治療方針や予後が大きく変わります。
白血病は「血液のがん」と表現されることが多いものの、実際には骨髄で血球がつくられる仕組みが乱れることで起こる病気です。正常な血球が作れなくなり、貧血や感染症、出血などの症状が現れます。
ALLでは、リンパ系の未熟な細胞である芽球が異常に増え、血液検査や骨髄検査で異常が確認されます。
この記事では、造血の仕組みからALLの症状、検査、治療、予後までをわかりやすく解説し、治療に向き合うために必要な知識をお伝えします。
目次
血球ができる仕組み(造血のメカニズム)
参照:https://kenpo.jpn.panasonic.com/kinen/cancer/acute-leukemia.html
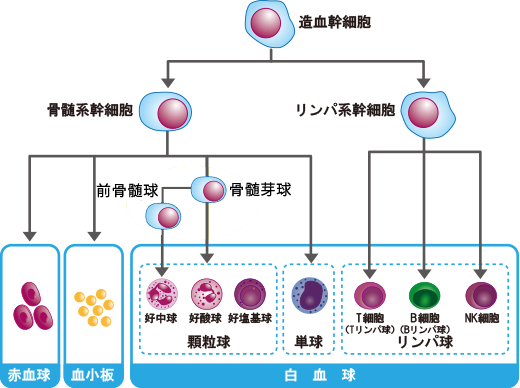
私たちの体の中では、毎日膨大な数の血液細胞が生まれ古い細胞と入れ替わっています。この血液をつくる工場の役割を担っているのが「骨髄」です。骨髄の中には造血幹細胞と呼ばれる「血液のもと」となる細胞が存在し、ここからさまざまな血球が生まれていきます。
造血幹細胞はまず大きく「リンパ系」と「骨髄系」の2つの系統にわかれます。
- リンパ系:リンパ球(B細胞・T細胞など)をつくる
- 骨髄系:赤血球・血小板・白血球などの血球をつくる
この分化の過程は厳密にコントロールされており、必要なタイミングで必要な血球がつくられるように調整されています。
急性リンパ性白血病(ALL)とは
(参照:白血病|メディカルブレイン、https://medical-b.jp/d00-c9590-00/)
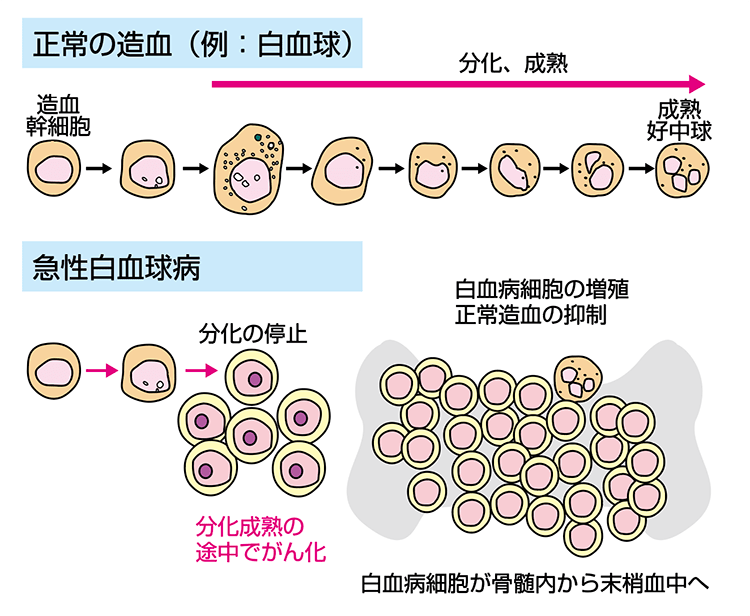
急性リンパ性白血病(AcuteLymphoblasticLeukemia:ALL)は、未熟なリンパ系の細胞「芽球」が異常に増えてしまう病気です。本来であれば、芽球は成熟して免疫を担うリンパ球へと成長します。ALLではこの成熟の過程が途中で止まり、未熟なままの細胞が急速に増殖します。
芽球は正常な血球を押しのけるように骨髄内を占拠していくため、赤血球・白血球・血小板のすべてが不足します。その結果、貧血や感染症、出血といった症状が短期間で一気に進行します。
ALLは「急性」という名前のとおり、数週間という短い期間で症状が悪化することも珍しくありません。小児に多い病型として知られていますが、成人にも発症します。
急性白血病のなかでも、急性リンパ性白血病は2〜3割程度を占めます。急性リンパ性白血病では小児では約8割が治癒する一方で、成人では治療が難しく15〜35%程度にとどまるといわれています。
血液検査で現れる血球の変化
一般的に白血病は、なんらかの自覚症状が現れて受診、検査となるよりも、検診などの血液検査で偶発的に発見されることも少なくありません。
急性リンパ性白血病(ALL)では、骨髄の中で芽球が急速に増えることで正常な血球が作れなくなります。その結果、血液検査では複数の血球成分に異常が現れます。ALLの診断で特に重要なのが、骨髄や血液中に出現する芽球の割合です。芽球が一定以上増えると、急性白血病が疑われ、精密検査である骨髄検査へと進みます。
血液検査でみられる主な血球成分の変化は以下のとおりです。
- 白血球:増えるor減る(芽球が血液内にどのくらい流れ出るかによる)
- 赤血球:減る(貧血の要因)
- 血小板:減る(出血傾向の要因)
- 芽球:末梢血にも芽球が確認できることがある
血液検査で異常が見つかった場合は、早期に精密検査を受けることが診断と治療の第一歩です。
>>白血病と血液検査の数値|白血球が多い・少ないは何を意味するのか
急性リンパ性白血病(ALL)の原因
(参照:急性リンパ性白血病の検査|教えてがんのコト、https://oshiete-gan.jp/leukemia/facts/test/all.html)
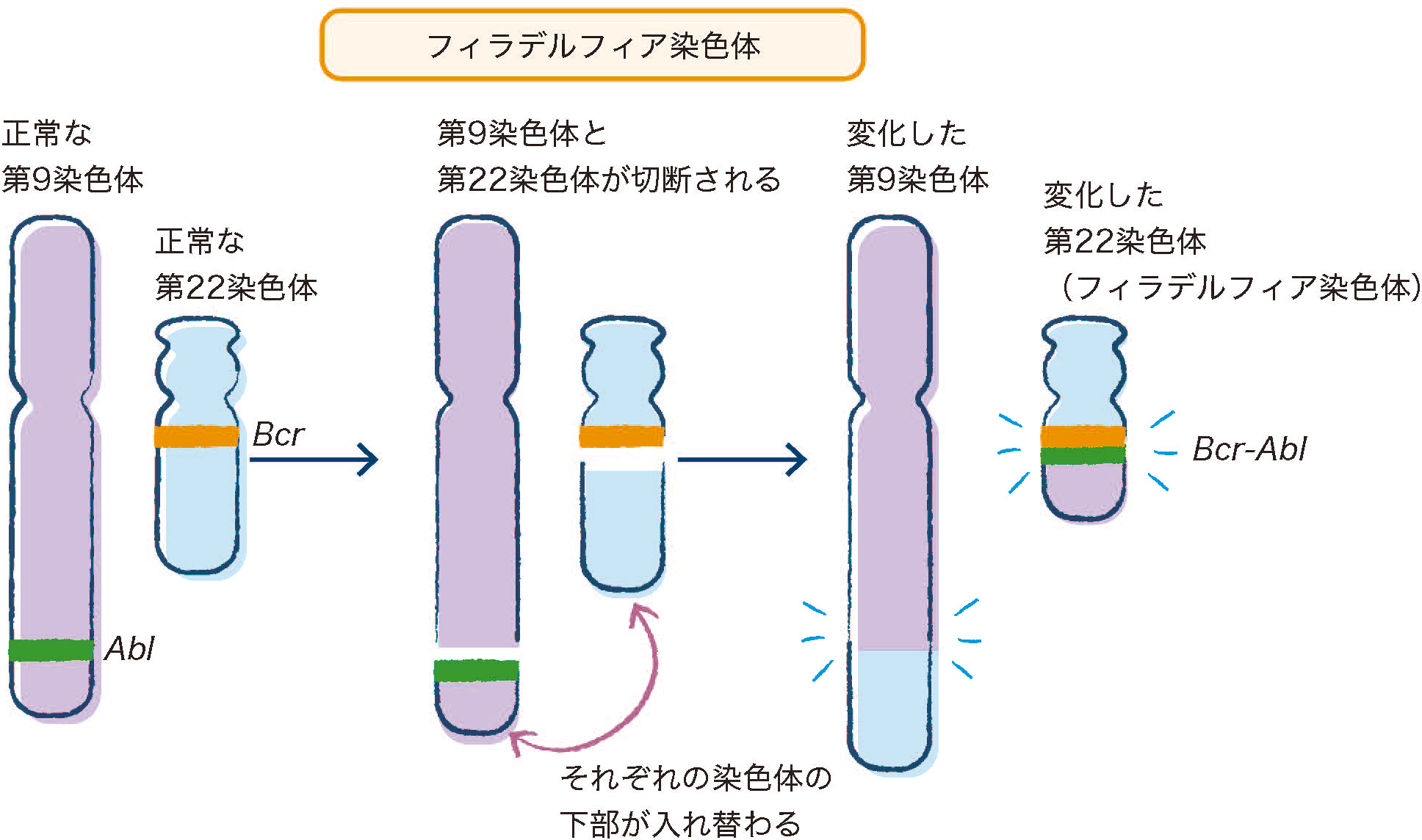
急性リンパ性白血病(ALL)は、ほとんどの場合「これが原因」と特定できるものはありません。しかし、発症には、細胞の遺伝子に起こる後天的な異常が関わっていることがわかっています。この遺伝子異常は、細胞分裂の過程で偶然起こる遺伝子のコピーエラーや、外部からの影響によって生じます。
代表的な遺伝子や染色体異常として、BCR遺伝子とABL遺伝子が融合する「BCR-ABL1融合遺伝子」が挙げられます。この遺伝子異常が見られる染色体を、「フィラデルフィア染色体」といいます。白血病の要因になるBCR-ABL1融合遺伝子は、白血球の増殖を活性化させたり、細胞の成熟を妨げたりすることで、芽球が増え続ける状態を引き起こします。
また、外部要因として、大量の放射線被ばくや特定の化学物質(ベンゼンなど)への曝露が、白血病の発症リスクを高めることが知られています。
急性リンパ性白血病(ALL)の症状

急性リンパ性白血病(ALL)では、骨髄の中で芽球未熟なリンパ系細胞が急速に増えるので、正常な血球が作れなくなります。正常な血球が減ることによってさまざまな症状が現れますが、白血病独特の症状ではないので見過ごされてしまうこともあります。急性リンパ性白血病(ALL)は進行が早いため、数週間のうちに体調の変化が一気に進むことも珍しくありません。
ALLでみられる主な症状は次のとおりです。
- 発熱、感染症(正常白血球の減少により感染しやすくなる)
- 倦怠感(赤血球の減少により貧血症状からくるだるさがある)
- 出血しやすい(血小板減少により鼻血・あざ・歯ぐきが出血しやすくなる)
- 骨痛(芽球の増殖により骨が痛む)
- リンパ節の腫れ(リンパ節が腫れ、首・脇・足の付け根などが腫れる)
これらの症状は他の病気でも起こりえるため、症状だけで白血病と判断することはできません。しかし、複数の症状が同時に現れる、症状が急速に悪化するといった場合は、早めの受診を検討することが大切です。
急性リンパ性白血病(ALL)の検査
急性リンパ性白血病(ALL)が疑われる場合、複数の検査を組み合わせて確定診断へと至ります。血液の状態を確認する基本的な血液検査から、白血病細胞の性質を詳しく調べる専門的な検査まで、段階的に進めていくのが一般的です。ここでは、ALLの診断に必要な主要な検査について解説します。
血液検査
最初におこなわれるのが血液検査です。末梢血採血といい、一般的な病院の外来で血液を採取しておこなわれます。白血球・赤血球・血小板の数値や、血液中に芽球が出現していないかを確認します。ALLでは、白血球が増える場合と減る場合がありますが、赤血球や血小板は減少するのが一般的です。血液検査でのさまざまな血球成分の数値の異常は、白血病を疑う重要な手がかりです。
骨髄検査
血液検査で白血病が疑われた場合、確定診断のために骨髄検査をおこないます。骨盤の骨に針を刺して骨髄液を採取し、芽球の割合や細胞の形態を詳しく調べます。芽球が20%以上認められる場合、急性白血病と診断されます。ALLではリンパ系の芽球が増えていることが特徴です。
染色体・遺伝子検査
白血病細胞の染色体や遺伝子の異常を調べる検査です。採取した骨髄液や血液から細胞を培養し、染色体の並び方や遺伝子の変化を顕微鏡や解析装置で確認します。ALLではBCR-ABL1、TEL-AML1などの遺伝子異常が治療方針や予後に大きく関わるので、確定診断の際にあわせて必ず確認されます。染色体の転座や欠失などの異常は、分子標的薬の使用や移植の必要性を判断するためにも重要な情報です。
フローサイトメトリー(免疫表現型検査)
フローサイトメトリーは、白血病細胞がB細胞系かT細胞系かを分類し、ALLのサブタイプを特定するための検査です。採取した細胞に蛍光抗体を付けてレーザー光を当て、細胞表面のマーカー(CD抗原)を一つずつ解析することで、白血病細胞の性質を詳細に調べます。
「B細胞性ALL」「T細胞性ALL」などの分類が可能で、治療反応性や予後の判断に欠かせない検査です。
その他の検査
治療の安全性や治療方針の決定の参照情報とするため、以下の検査がおこなわれることがあります。
- 血液生化学検査(肝機能・腎機能など)
- 胸部X線やCT検査(臓器の状態や感染症の有無を確認)
- 腰椎穿刺(脳神経への浸潤を調べる)
急性リンパ性白血病(ALL)の治療
急性リンパ性白血病(ALL)は、週単位や月単位で劇的に進行し、放置すると3ヵ月ほどで命に関わるほど進行が早いといわれています。ALLの治療は、病気の進行を止め、白血病細胞を可能な限り減らし、正常な造血を回復させることを目的に段階的に進められます。年齢、遺伝子異常の有無、全身状態などによって最適な治療方法が選択されます。ここでは、ALLでおこなわれる代表的な治療法を解説します。
抗がん剤治療
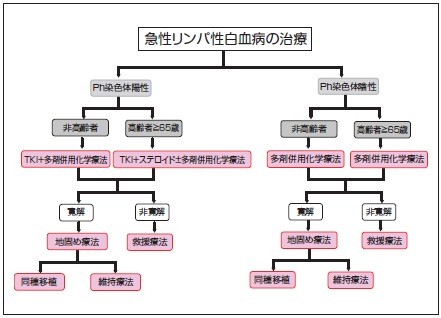
(参照:造血器悪性腫瘍|九州大学病院 がんセンター、https://www.gan.med.kyushu-u.ac.jp/result/hematological_malignancies/index3)
BCR-ABL1融合遺伝子(フィラデルフィア染色体)が確認できないALLの治療の中心となるのが、抗がん剤治療(化学療法)です。治療は大きく「寛解導入」「地固め」「維持療法」の3段階にわかれ、数ヵ月〜数年にわたって継続します。
寛解導入療法
最初の段階で、白血病細胞(芽球)を大幅に減らし、血液や骨髄の状態を「寛解」に導くことを目指します。基本的には、複数の抗がん剤を使う多剤併用療法とステロイド薬を使って治療を進めます。ALLは子供の割合が多い疾患ですが、成人に比べて強力な薬物療法にも耐えられる若さがあるので、8割以上が寛解するという報告もあります。
地固め療法(強化療法)
寛解後に残っている可能性のある微量の白血病細胞(MRD:微小残存病変)を、徹底的に減らすための治療です。寛解導入療法と同じように、多剤併用療法を数ヵ月にわたって継続します。年齢や体力、体の状態により、抗がん剤の量や種類を調整することがあります。
維持療法
再発を防ぐために、比較的少量の抗がん剤を長期間(1〜2年程度)継続します。小児ALLでは特に重要な治療段階です。維持療法を1〜2年続け、寛解が続いていれば治療は終了し、定期検診のみに移行します。
経過観察
一連の治療が終了したあとも4〜5年間は1〜2ヵ月ごとの血液検査と、半年から1年ごとの骨髄検査をして経過を追い、再発の有無をチェックします。再発が見られず完全寛解が5年以上続けば、急性白血病は治癒したと考えられます。
完全寛解とは、急性白血病と診断されたときと比較して白血病細胞が治療前の5%未満10億個以下まで減少し、血液検査や骨髄検査で白血病細胞がほぼ見つからず、赤血球・白血球・血小板の数字が正常化した状態をいいます。
フィラデルフィア染色体陽性タイプには分子標的薬
ALLのなかには、フィラデルフィア染色体(BCR-ABL1融合遺伝子)陽性のタイプがあり、成人ALLでは約20〜25%に認められます。このタイプでは、抗がん剤に加えて分子標的薬(チロシンキナーゼ阻害薬:TKI)を併用することが標準治療です。
代表的な薬剤にはイマチニブ、ダサチニブなどがあります。これらはBCR-ABL1が出す、腫瘍の産生増殖に関わるチロシンキナーゼという成分だけを攻撃して、白血病細胞の増殖を抑えます。増殖シグナルをピンポイントで抑えることで治療効果を高めます。
移植
抗がん剤治療だけでは再発リスクが高い場合や、遺伝子異常の種類・年齢・治療反応性などから高リスクと判断される場合には、造血幹細胞移植(骨髄移植)が検討されます。
移植は、強力な前処置(大量化学療法や放射線)で白血病細胞を可能な限り排除したあと、ドナーの造血幹細胞を移植して正常な造血を再構築する治療です。
再発リスクを大きく下げる効果がありますが、副作用や合併症(GVHDなど)もあるため、原則65〜70歳以下でHLAの型が一致していることが条件です。その他に、患者さんの全身状態やリスクなども加味して、実施には慎重な判断をします。
造血幹細胞移植(同種造血幹細胞移植)
同種造血幹細胞移植は、HLA(自己と異物を見分けるために免疫反応を調整する細胞表面のタンパク質)が一致するドナー(兄弟姉妹・非血縁ドナーなど)から造血幹細胞を提供してもらい移植する方法です。移植後は、ドナー由来の免疫細胞が白血病細胞を攻撃する「移植片対白血病効果(GVL効果)」が期待できるため、再発リスクを大きく下げられます。一方で、ドナーの免疫細胞が患者さんの体を攻撃するGVHD(移植片対宿主病)が起こるリスクもあるのがデメリットです。
骨髄非破壊的移植(ミニ移植)
ミニ移植は、通常の移植よりも前処置(化学療法・放射線)の強度を弱めた移植方法です。高齢者や体力的に強い前処置に耐えられない患者さんでも、実施できる可能性があります。前処置で白血病細胞を完全に排除するのではなく、免疫抑制剤を使用しながら、ドナーの免疫細胞によるGVL効果を中心に白血病を抑えることを期待して進めます。
副作用が比較的少ない一方で、GVL効果が得られるまでに時間がかかる、再発率が高いなどのデメリットがあります。
臍帯血(さいたいけつ)移植
臍帯血移植は、出産時に採取された赤ちゃんの臍帯血(へその緒の血液)に含まれる造血幹細胞を利用する移植です。臍帯血は免疫的に未熟なため、HLAが完全一致していなくても移植できる場合があり、ドナーが見つかりにくい患者さんの選択肢の1つとです。
ただし、臍帯血は量が少ないため、生着(ドナー細胞が体に定着すること)に時間がかかることがあり、感染症リスクが高くなる点がデメリットです。
>>白血病の治療法とは?:効果的な治療法とアプローチについて徹底解説
治療の副作用・合併症
急性リンパ性白血病(ALL)では、抗がん剤や分子標的薬、造血幹細胞移植など、強力な治療が必要になるため、副作用や合併症が生じることも少なくありません。副作用は薬剤の種類や治療段階によっても異なり、症状として自覚できるものから血液検査で初めてわかるものまでさまざまです。
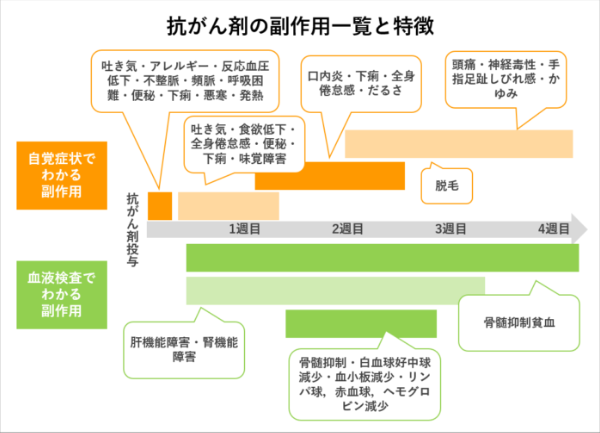
(参照:急性白血病|松下記念病院、https://kenpo.jpn.panasonic.com/kinen/cancer/acute-leukemia.html)
上の図は、抗がん剤治療で起こりやすい副作用が「いつ」「どのように」現れるかを時系列でまとめたものです。一般的に患者さんが自覚症状として認識し、「つらい」と感じるものは1ヵ月以内に現れてきます。
副作用は我慢せず、主治医や担当する医療従事者と連携しながら早期対処していくことが大切です。
自覚症状として現れる副作用
自覚症状として現れる副作用は、主に抗がん剤の影響を受けています。抗がん剤の影響は、治療開始直後から数週間にわたってさまざまな形で現れます。
- 吐き気・食欲低下
- 全身倦怠感
- 下痢・便秘
- 口内炎
- 手足のしびれ(末梢神経障害)
- 脱毛
- 発熱・悪寒
- アレルギー反応(投与直後に起こることがある)
これらは患者さん自身が気付きやすい副作用で、症状が悪化するとQOLを著しく低下させます。症状が出てきたら、強弱に関わらず早めに相談して症状をコントロールする意識を持ちましょう。できるだけ元気に過ごすことが、治療を進めるための第一歩です。
血液検査でわかる副作用(骨髄抑制)
抗がん剤は白血病細胞だけでなく、正常な造血細胞にも影響を与えるため、治療開始後1〜2週目を中心に骨髄抑制が起こります。
- 白血球・好中球の減少(感染症リスク上昇)
- 血小板の減少(出血しやすくなる)
- 赤血球・ヘモグロビンの減少(貧血)
- 肝機能・腎機能の異常
なかでも、好中球減少(好中球数が500/μL未満)は重篤な感染症につながります。血液検査は病院で定期的におこなわれますが、発熱などの異常があれば緊急採血などをして、病状の把握と対処、コントロールをします。
急性リンパ性白血病(ALL)の予後
急性リンパ性白血病(ALL)の予後は、年齢・遺伝子異常・治療反応性によって大きく変わります。近年は治療法の進歩により、生存率は着実に改善しているといえるでしょう。
小児ALLの予後
小児(15歳未満)のALLは、治療成績が非常に良好です。2016年のデータではありますが、小児がんのなかで白血病などの5年生存率は82.2%という報告があります。※1
※1 全国がん登録 5年生存率 報告(P.24)、2016年
https://www.mhlw.go.jp/content/10901000/001630334.pdf
小児ALL単独のデータは記事内に直接記載されていませんが、一般に80〜90%前後で寛解・長期生存を期待できるでしょう。
成人ALLの予後
成人ALLは小児に比べると治療反応性が低く、予後はやや厳しい傾向があります。
既出のデータによると、男女ともに白血病全体の生存率は40〜50%です。(高齢者を含む)※2
※2 全国がん登録 5年生存率 報告(P.23)、2016年
https://www.mhlw.go.jp/content/10901000/001630334.pdf
成人ALLは年齢が上がるほど治療強度を下げざるを得ないため、生存率は小児より低くなります。しかし、近年は分子標的薬(TKI)や移植技術の進歩により、治療成績は改善しています。
フィラデルフィア染色体陽性(BCR-ABL1陽性)ALLの予後
以前は予後不良とされていましたが、TKI(イマチニブ、ダサチニブなど)の登場により、
寛解率・生存率ともに大幅に改善しています。遺伝子異常の有無に関する詳細な生存率は公開されていませんが、国内外のガイドラインでは「TKI併用により予後が改善した」と明記されています。
まとめ
急性リンパ性白血病(ALL)は進行が早く、早期の診断と治療開始がとても重要な病気です。現在では治療法が大きく進歩しており、小児では高い治癒率が期待できます。成人でも分子標的薬や造血幹細胞移植の発展により予後が改善しています。
ALLは現在では決して「治らない病気」ではなく、治療の進歩によって多くの患者さんが寛解や長期生存を得られるようになっています。症状が気になる場合や検査で異常を指摘された場合は、早めに医療機関を受診し、専門的な検査と治療につなげることが大切です。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 胃がんの初期「ステージ0-1期」の症状・治療法・余命を解説。食べてはいけないものは?
胃がんの初期「ステージ0-1期」の症状・治療法・余命を解説。食べてはいけないものは?2024.03.13
がん -
 肺がん初期症状とは?見逃しやすい兆候と進行時の変化を徹底解説
肺がん初期症状とは?見逃しやすい兆候と進行時の変化を徹底解説2025.07.30
がん -
 【肝臓がんステージ4】余命や生存率は?知っておくべき適切な治療法と完治に対する考え方
【肝臓がんステージ4】余命や生存率は?知っておくべき適切な治療法と完治に対する考え方2023.11.01
がん -
 大腸がんとは?その症状と治療法について
大腸がんとは?その症状と治療法について2021.08.31
がん -
 大腸がんが転移したらどうすればいい?生じやすい転移や再発のリスクについて解説
大腸がんが転移したらどうすればいい?生じやすい転移や再発のリスクについて解説2025.05.29
がん






