2022.01.31
がん胃がんと転移のメカニズム—再発リスクを理解するために

胃がんは、治療後に他の臓器へ「転移」する可能性がある病気です。初めて発生した箇所(原発巣)から、血流やリンパ液に乗ってがん細胞が他の臓器に広がり、そこで再び成長する「転移」は、がんの進行や再発リスクを理解するうえで重要なポイントです。
この記事では、胃がんにおける転移の仕組みや主な転移先、そして転移を発見するための検査方法について詳しく解説します。
目次
転移とは?
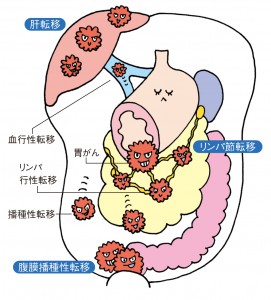
(参照:https://www.akiramenai-gan.com/da_treatment/knowledge/2368/)
転移とは、がん細胞が発生した原発巣で大きくなるばかりではなく、
離れた場所の臓器やリンパ節に移動して、そこにいわば新たな根城を作って大きくなる状態
を指します。
胃がんの場合、主に転移する方法は4種類に分けられます。その詳細について解説します。
血行性
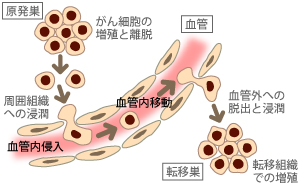
(参照:https://www.yoshioka-cl.com/sickness/stomach_cancer/index_contents.html)
血行性転移は、がん細胞が血管内に入り、血流に乗って別の場所に行き着き増殖する転移です。胃がんの場合、血液の流れに乗って転移しやすい大きな臓器は肝臓や肺です。
これには理由があり、胃や腸で栄養を吸収した血液が静脈を通って肝臓内に入り込み、そこで栄養の代謝や解毒がおこなわれるためです。
特に胃を通った血液が最初に流れ込む臓器は肝臓のため、胃がんの血行性転移が高確率で起こるのが肝臓です。なかには肝臓を素通りして肺などに転移する場合もあります。
リンパ行性
(参照:https://www.ringe.jp/civic/20200302/p07)
リンパは多くの臓器に張り巡らされていて、なかにはリンパ液が流れています。リンパは、侵入してきた細菌などの有害物質を攻撃する役割を担っています。
胃がんのリンパ行性転移は、胃の周辺にあるリンパ管に入ってがんが流れて行き、どこかのリンパ節に引っかかって増殖する転移です。転移しやすい場所は、まず胃の周りのリンパ節から始まり、順に遠くのリンパ節へと転移していきます。
周辺臓器への直接浸潤
胃粘膜に発生した腫瘍が、胃の粘膜に深く入り込んで進行し、胃壁を突き抜けて増大していくと近くの大腸や膵臓など他の臓器に直接浸潤し転移することがあります。
リンパの流れや血行に乗ってがん細胞が増えるのとは異なり、隣近所の近しい臓器に起こりやすい転移です。
腹膜播種性
(参照:https://www.yoshioka-cl.com/sickness/stomach_cancer/index_contents.html)
胃がんの転移のなかでも恐れられているのが腹膜播種です。がんが進行して胃の外側の膜を突き破るようになると、がん細胞が腹腔内に散らばっていきます。
腹膜は、腹部の臓器を包む薄い膜で、臓器間の摩擦を軽減し、腹腔という隙間を形成する役割を持ちます。大腸や小腸の表面や近くに転移して腫瘍が大きくなると、腸管が圧迫され食べ物が通過する際に支障が生じるようになります。
時として腸閉塞を引き起こすこともあります。また、腹腔内でがん細胞の増殖が進み、腹水がたまってくるとお腹が腫れたように見えたり、腹水がたまって腹痛や呼吸困難などの症状が現れることもあります。
胃がんはどこに転移するのか
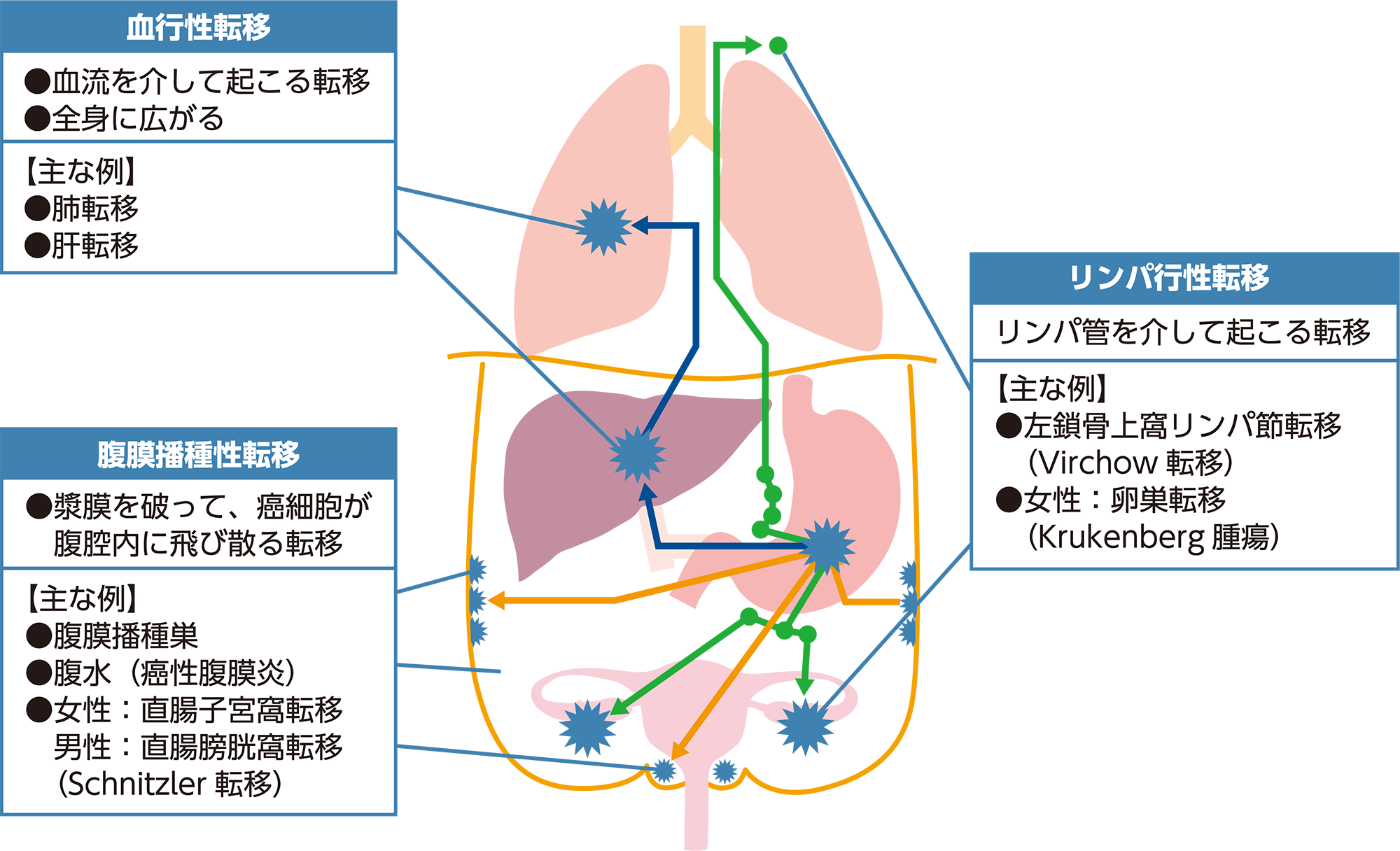
(参照:https://ganjoho.jp/public/cancer/stomach/print.html)
胃がんは主に、血行性、リンパ行性にのって遠隔転移を引き起こします。ここでは、胃がんにともない起こりやすい遠隔転移について解説します。
リンパ節転移
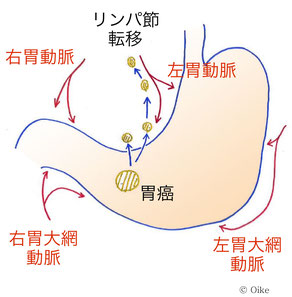
(参照:https://www.mitsubishi-hp.jp/disease/20190111_6.html)
リンパ節転移は、がん細胞がリンパ管のなかに入り込みリンパの流れに乗って運ばれ、リンパ節に増殖する転移です。胃がんの場合、リンパ節の転移は胃の近くから始まるのが一般的。
胃がんの手術を受けた場合、すぐ近くのリンパ節の多くは手術で切除しますが取りきれなかったがん細胞が大きくなり再発することもあります。
通常リンパ節に転移しても体外から触ることはできませんが、体の表面に近い場所に転移が起きたときはしこりとして触れることもあります。
肝転移
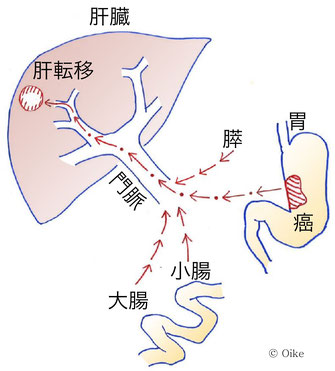
(参照:https://www.mitsubishi-hp.jp/disease/20190111_6.html)
胃がんの血行性転移のなかで高確率で発生するのが肝臓に生じる肝転移です。血行性転移は、血管のなかにがん細胞が入り込み、血液の流れに乗って遠くの臓器に運ばれ、そこで増殖する転移です。
胃を含めた腸や胆嚢、膵臓など腹部にある消化器系の臓器の血液は、最終的に肝臓を経由して心臓や肺に流れ込んでいきます。
このため、胃や腸などの消化管にできたがんの血行性転移は、肝臓に発生する頻度が高くなります。
肺転移
肺転移が起こる主な原因は血行性転移です。肺は大きな臓器のため、多少の転移があっても呼吸機能が悪くなることはあまりありません。また、肺のなかには感覚神経がないため痛みを感じにくいのも特徴の一つです。
しかし、肺を取り巻く胸膜にもがんが広がると、胸膜には感覚神経があるため痛みが出たり、気管支を刺激するような場所に転移すると咳が出たりすることもあります。
肺への転移は、胸部のレントゲンやCT検査で診断できます。画像で見ると、転移性の肺がんであれば、丸い形で腫瘍の輪郭がくっきりと映し出されます。
原発性の肺がんだった場合は、表面がにじんで境界がぼやけて見えるなどの違いがあるため、画像検査でもある程度転移性のがんなのか、原発性の肺がんなのかの区別をつけることが可能です。
骨転移
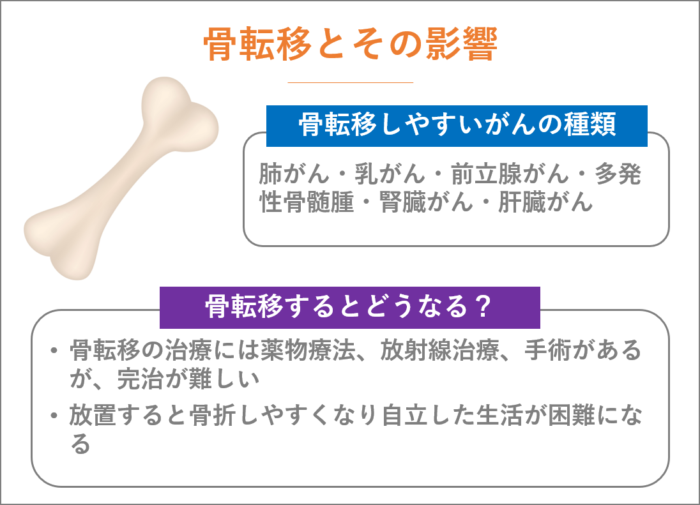
(参照:https://www.cancer-support.net/cancer-metastasis/)
胃がんは骨に向かって転移することもあります。骨転移は血行性転移の一つです。
骨転移が見受けられた場合、脊椎や大腿骨骨盤など比較的大きな骨に転移することがあります。骨転移はCT検査や骨シンチなどの検査で診断をつけます。
骨に転移が起こると骨がもろくなり、痛みが生じたり、はっきりとした圧力がかかったわけでもないのに骨折したりなどの危険性もあります。体のADL(日常生活動作)を大きく損なってしまう危険性があるため、検査でしっかりと発見したい転移の一つです。
脳転移
胃がんを原発巣とした脳転移は2011年の報告によると0.5から0.7%と非常に稀です。胃がんの治療開発が進み、完全に治癒していないながらも生存率が向上してきたことにより起こりうる転移の1つとされているようです。
脳転移は、脳のどこに転移が起こるかによって大きく症状が異なるのも特徴です。体の機能に関わる場所やその付近にできると、歩きにくくなったり視力に影響を及ぼすなどの体の異常が生じることもあります。また、不意に痙攣してしまったり、認知機能に衰えや障害が生じることもあります。病状が進行すると多発するのも特徴の一つです。転移巣が大きくなってくると、頭蓋内圧亢進が上がり、吐き気や頭痛などの症状も現れてきます。
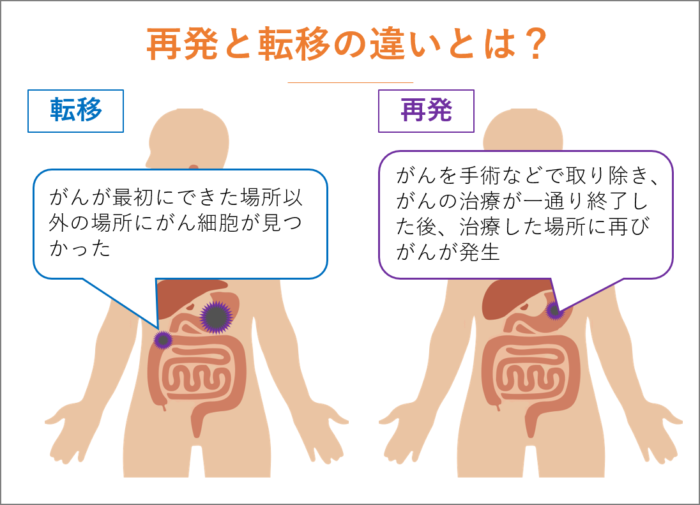
胃がんの再発と転移
(参照:https://www.cancer-support.net/cancer-metastasis/)
胃がんは治療後も再発や転移のリスクが残ることがあります。ここでは、胃がんの再発と転移について詳細を解説します。
原発がんと転移がんの違いについて
まず区別しておきたいのが、原発がんと転移がんの違いについてです。同じ臓器で発見されたがんでも、原発性のがんと転移性のがんでは、がんの細胞の性質が違ってきます。
一例として胃がんの肺転移について見てみます。その場合、肺転移や転移性肺がんと呼びますが、これは原発の肺がんとは異なります。
肺に見つかったがんであっても、転移前にあったのは胃のため、肺に生じているがんでも胃がんの特性を備えています。
なので肺に存在するがんであっても、転移性の肺がんの場合には胃がんに対する治療法をおこなうため、胃がんに用いられる抗がん剤を使うことになります。原発性がんなのか、転移性のがんなのかの区別は、検査で診断することが可能です。
胃がんの再発
胃がんを治療する際には、時としてがんの病巣を手術や内視鏡切除術などで取り除く治療を施します。胃がんではリンパ節転移による遠隔転移が起こりやすいため、リンパ節にも転移がある可能性がある場合、周囲のリンパ節もあわせて切除します。また手術後に化学療法などをおこなって、残っている可能性のあるがん細胞を退治する治療も施します。
何らかの方法で病床を切除し、肉眼的には見えるがんをすべて切除したように見えても目に見えないがん細胞を取り残していることがあります。
その生き残ったがん細胞が時間の経過とともに大きくなり、検査などで確認されるのが「再発」という状態です。
一件を胃がんの再発と転移というのには一括りにされてしまいがちですが胃がんの場合再発したケースのなかでも他の臓器への転移が確認できることが少なくないため再発と転移というのは同時に起こりうるものとして考えられています。
転移を調べるのに有効な検査
がんの転移の有無を確認するには、画像で診断の補助とするのが一般的です。腫瘍マーカーなどの血液検査でどの場所にがん細胞が転移しているかなど疑わしい部分にあたりをつけて検査をする場合もあれば、全身の転移をいっぺんに見るために検査をする場合もあります。
胃がんの腫瘍マーカーについて詳しくは以下の記事を参考にしてください。
>>胃がんのリスクを血液検査で判定する方法とは?ABC検査や腫瘍マーカーを徹底解説
PET
PET-CTとは、陽電子放射断層撮影と呼ばれる方法で、ポジトロンという陽電子を発するRI(放射性同位元素)を利用して体の組織の活動の様子を画像化する検査です。
がん細胞は正常の細胞よりも分裂増殖が活発で、基本的な栄養であるブドウ糖を大量に消費します。そこでブドウ糖に似た性質を持つ検査薬にRIを結合させた薬剤を体内に投与して撮影すると、がんのある場所に薬剤が多く集まり、がんの位置を把握することができます。このPETにCTを組み合わせ画像として検出する検査がPET-CTです。
CT
CT検査とは体の周囲360度からレントゲンを照射し、そのデータをコンピューターで解析してスライス画像化するものです。臓器やその周辺をmm単位の断面画像として検出することができます。CT検査は、リンパ節や肺肝臓への転移を調べるのに有効な方法の一つです。また転移だけではなくがんの数や大きさの有無も分かりやすく腹膜播種の発見につながることもあります。
MRI
MRI検査は、強力な磁場を発生させた装置のなかで、体をさまざまな方向から撮影する検査です。レントゲンを使用しないため被爆の負担がないのも特徴の一つです。CTでは撮影が苦手な脳転移の有無を確認したり、脊髄や骨盤のなかなどの画像の検出を期待する場合に用いる検査方法です。
骨シンチ
骨シンチとは、骨シンチグラフィーと呼ばれる検査で、骨転移の発見や診断に有効な検査の一つです。RIと呼ばれる放射線同位元素を含む薬剤を注射し、体から出てくる放射線をシンチカメラで撮影します。骨にがんがあるとその部分に薬剤が集まり、写真に黒く映るため、どこに骨転移があるのかという発見や診断に有効な検査です。
まとめ

胃がんは血行性やリンパ行性、腹膜播種といった複数の経路を通して転移し、がんの治療を複雑にする要因となります。胃がんの転移のリスクを早期に把握し、適切な検査で転移の兆候を見逃さないことが非常に重要です。
医療チームと連携し、検査の選択肢やリスク要因を理解することで、胃がんの再発や転移を早期に発見・治療できるようにしたいですね。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 上行結腸がんとは?症状や治療法・予防法まで解説
上行結腸がんとは?症状や治療法・予防法まで解説2025.06.30
がん -
 【前立腺がんステージ4】症状・治療法、骨の転移は?余命についても解説
【前立腺がんステージ4】症状・治療法、骨の転移は?余命についても解説2024.02.02
がん -
 スキルス胃がんとは?原因・特徴・治療法から予後までを解説
スキルス胃がんとは?原因・特徴・治療法から予後までを解説2024.08.28
がん -
 肺がん初期症状とは?見逃しやすい兆候と進行時の変化を徹底解説
肺がん初期症状とは?見逃しやすい兆候と進行時の変化を徹底解説2025.07.30
がん -
 膵臓がんとは?その症状について解説
膵臓がんとは?その症状について解説2021.08.31
がん






