2024.05.29
がん盲腸がんとは?初期症状・検査・治療法まで徹底解説|虫垂がんとの違いもわかりやすく紹介

盲腸がんは、大腸入り口部分にある「盲腸」に発生するがんで、大腸がんの一種として分類されます。
しかし、一般的な知名度はそれほど高くなく、「虫垂炎=盲腸」といった混同もよく見られます。
この記事では、盲腸がんの基本的な知識から、よく誤解されやすい虫垂がんとの違い、初期症状、検査方法、治療法、人工肛門(ストーマ)が必要になるかどうかまで、患者さんやご家族が知っておきたいポイントをわかりやすく解説します。
盲腸がんとは

(参照:https://oici.jp/hospital/utility/cancer-type/daichougan/)
盲腸がんとは、大腸の始まりにあたる「盲腸」に発生する悪性腫瘍で、大腸がんの一種に分類されます。
大腸がんの中でも発症頻度は比較的少ない部位ですが、腸の奥に位置しているため発見が遅れやすいという特徴があります。盲腸と混同されやすい「虫垂(ちゅうすい)」との違いを正しく理解することも、正確な診断や治療につながる第一歩です。
盲腸がんと虫垂がんは部位が違う
盲腸がんに混同されやすい症状の1つとして虫垂がんがあります。盲腸とは大腸が始まる1番最初の部位であり、虫垂とは盲腸に付属している尻尾のように飛び出した虫垂という別の部位のことを指しています。
急性的に腹痛が生じ、緊急手術になるイメージのある虫垂炎ですが、その症状のことも含めて盲腸と呼称される機会もあり、盲腸と虫垂を同一視してしまうこともあるようです。
同じがんではありますが、悪性腫瘍が増大する部位としては厳密に異なっていることを覚えておきましょう。
盲腸がんの症状
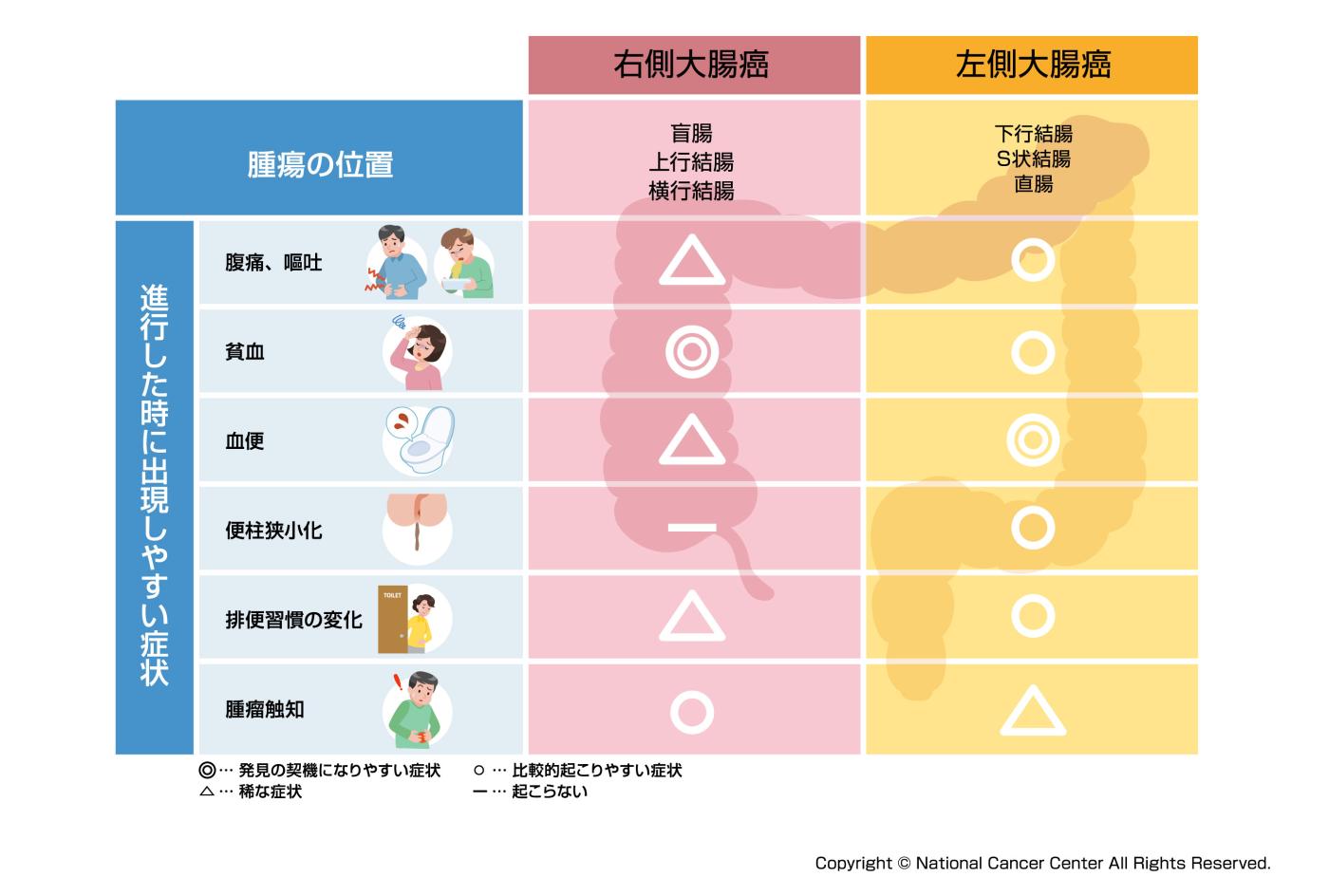
(参照:https://www.ncc.go.jp/jp/ncch/clinic/colorectal_surgery/150/index.html)
肛門から遠い盲腸がんや上行結腸がんは、発見が遅れる傾向があるといわれています。
そもそも大腸がんの初期症状は現れにくいのですが、盲腸の場合この傾向がさらに強くなるといえるでしょう。
盲腸や上行結腸は腸の太さが比較的太く、さらに小腸から送り込まれてくる内容物は液状の流動便なので、がんができて腸の内腔が多少狭くなっても便の通過に障害が生ずることが少ないため自覚症状が現れにくい傾向があります。
初期症状
盲腸がんは大腸がんのなかの1つです。分類で考えると、右半結腸がんと呼ばれています。
大腸がんの中でも右側に悪性腫瘍が生じると、ほとんどの場合、初期症状として自覚症状が現れる事はありません。
運よく早期で発見できた事例は、健康診断などで偶発的に見つかるケースのようです。
進行症状
盲腸がんにより、何らかの症状が生じている場合は、病状がある程度進行していることが予測されます。
大腸がんができるとそこから出血して、貧血の症状が現れることもあります。
大腸の末端側に腫瘍ができると、便が通過する際に腫瘍に擦れて出血したりするのですが、盲腸あたりは便の形状も柔らかく物理的な接触による腫瘍からの出血も起こりにくいです。
また、仮に出血したとしても直腸から遠い盲腸や情報結腸にがんができると血液と便が混ざって見分けにくくなってしまい血便が発見できないことも少なくありません。貧血症状が現れてはじめて大腸がん発見に至ることもあります。
また腹部の痛みやしこりも進行症状の一つです。しかし腹痛は、いろいろな病気で現れる症状だけに大腸がんを直結して疑うのは難しいでしょう。
また腹部の膨満感も食べ過ぎたり飲み過ぎたりすると一時的に出る症状の一つなので、誰にでもあるありふれた症状ともいえます。
腹部のしこりも大腸がん発見のきっかけになる症状の一つではありますが、相当進行しないと現れないため進行症状の一つとして捉えられています。
大腸がんの種類
大腸がんは、その発生部位や組織の性質によっていくつかの種類に分類されます。主に以下のようなタイプがあります。
解剖学的分類(部位による分類)
大腸は、盲腸・上行結腸・横行結腸・下行結腸・S状結腸・直腸と分かれており、それぞれにがんが発生することがあります。部位によって症状や治療方針が異なるので、診断時には発生場所の確認をします。
組織学的分類
大腸がんの約95%以上は「腺がん」と呼ばれるタイプです。そのほか、まれなものとして「扁平上皮がん」もあります。
詳しくはこちらの記事も参考にしてください。
>>大腸がんステージ1の症状は?原因や治療方法を解説!
盲腸がんの検査
盲腸がんは自覚症状が少ないため、早期発見には検査が非常に重要です。
肛門から遠い位置にあるため、症状だけで見つけるのは困難と思っておいてもよいでしょう。そのため、定期的な検査や精密な画像診断によって病変をいち早く捉えることが大切です。ここでは、盲腸がんの発見に用いられる主な検査方法について詳しく解説します。
便潜血検査
健康診断などで実施される2日分の便を調べる方法です。便の中に血液が混じっていないかを調べられる検査ですが、目に見えない少量の出血であっても確認することが可能です。
盲腸がんの場合、初期の自覚症状がほぼないので便潜血検査がきっかけで見つかることも少なくありません。便潜血検査によって大腸がんが見つかる確率は3〜5%程度といわれています。
便潜血検査は簡単で、患者さんへの負担もなくおこなえる検査ではありますが、腫瘍部から出血が見られない早期のがんでは見逃されやすいことも問題点です。
大腸内視鏡検査
便潜血検査で陽性になった場合に精密検査としておこなわれる検査です。
肛門から内視鏡を挿入して盲腸まで到達させ、直接大腸の粘膜を確認します。肛門から進むと一番奥にある盲腸を観察するための検査としては非常に有用です。
大腸の一番奥にある盲腸部分であってもモニターに映し出して粘膜表面の微細な病変までを発見できます。さらに病変の一部が確認できればそのまま採取して生検に出すこともできます。
盲腸部分に生じた病変を確認する検査としては、非常に有用な検査といえるでしょう。
注腸造影
注腸造影とは、腸を薬を使用してきれいにしたあと、肛門からカテーテルを入れてバリウムと呼ばれる造影剤を注入し、その後空気を送り込み大腸を膨らませながらレントゲン撮影する検査方法です。
腸の粘膜面や形状を調べることができます。注腸造影だと盲腸がんの場合、早期のがんは見つかりにくいため内視鏡検査が主流です。
しかし、虫垂炎などで過去に手術をしていて、内視鏡が盲腸まで届きにくかったり、どうしても内視鏡検査がつらいという場合には注腸造影を選択することもあります。
CT、CTC(CTコロノグラフィ)
レントゲンで人体を輪切り状に細かく撮影して体の構造を画像化する検査です。がんと周囲の臓器の位置関係やリンパ節、周囲の臓器への浸潤などがわかります。
近年ではCTコロノグラフィーという、CT画像のデータを3Dに処理した画像抽出もできるようになりました。
MRI
電磁波を照射することで、体の画像を構造を画像化する検査です。CTと同じような目的でおこなわれますが、骨盤内の状態を詳しく確認するためにはCTよりも精度がよいといわれています。
PET
通常の細胞より多くのブドウ糖を消費するかがんの性質を利用した検査です。ブドウ糖にポジトロンという放射性同位元素を結合させた薬剤を注射し、その状況を画像化します。薬剤が集まった場所を観察することができ、がんの大きさや位置関係がわかります。
血液検査
腫瘍マーカーと呼ばれる値を確認する血液検査をおこないます。一般的には内視鏡検査や画像検査と合わせて用いられることが多いです。
盲腸がんの治療方法

盲腸にできた悪性腫瘍であっても、一般的には結腸がんの治療方法にのっとって進められます。
基本的にがんを根治するためにはがんを残すことなく完全に取り除くことが必要です。盲腸がんの場合でも内視鏡治療と手術が治療の中心で、病状やステージにより薬物療法や放射線療法も追加する場合があります。
内視鏡治療
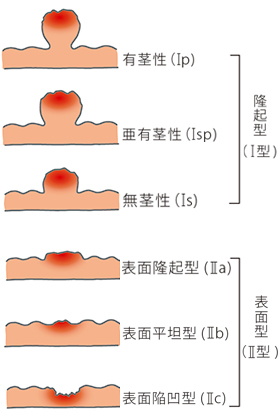
(参照:https://www.onaka-kenko.com/various-illnesses/large-intestine/large-intestine-cancer/01.html)
内視鏡治療は、肛門から内視鏡を挿入し腸の内側から病変を切除する治療法です。粘膜内がんと一部の粘膜下層がんの患者さんが適応になります。
内視鏡を使って腫瘍を切除する場合、3つの方法があります。方法の選択としては、病変に茎やくびれがあるかないかで用いられる手段は変わります。
その理由として、内視鏡の先端に取り付けたスネアと呼ばれる金属製の枠を病変に引っかけて締め付け、高周波電流を流して切除するのですが、この操作が出来るかどうかによって手段が変わってくるのです。
スネアの先端にもさまざまな形があり、腫瘍の形やサイズによって医師の判断で使いわけられます。
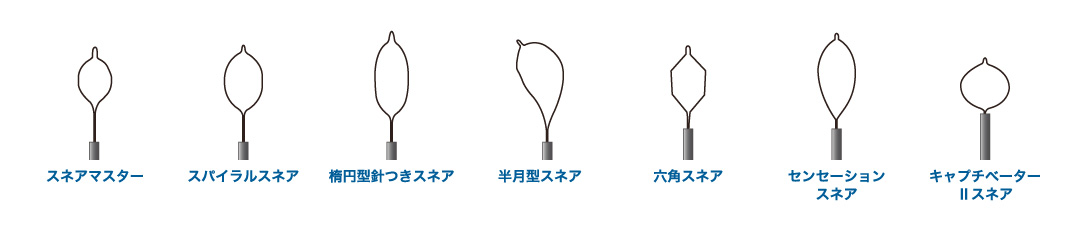
(参照:https://naishikyo-sapporo.com/polypectomy/)
①ポリペクトミー
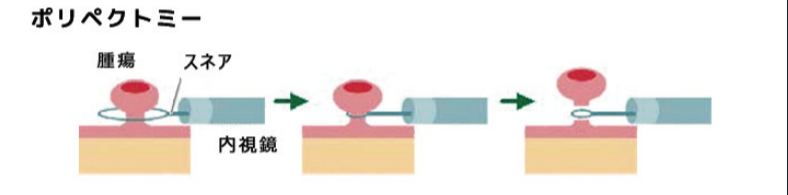
(参照:https://hyo-med-gastro.jp/endoscope.html)
茎を持った有茎性のポリープに対して用いられる方法です
②EMR(内視鏡的粘膜切除術)
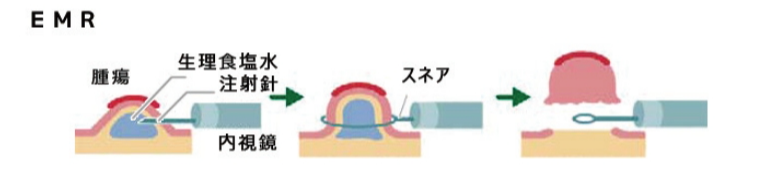
(参照:https://hyo-med-gastro.jp/endoscope.html)
茎を持たない表面型平らな仕様に対して用いられる方法です。スネアで切除できる2cm程度のサイズまでのがんが適用です。
③ESD(粘膜強敵粘膜下層剥離術)
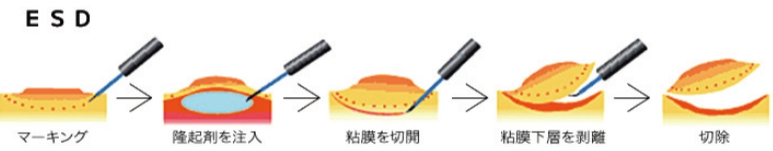
(参照:https://hyo-med-gastro.jp/endoscope.html)
スネアで一括切除できない2㎝以上の大きさを持つ腫瘍に対して用いられます。
盲腸がんの外科手術「回盲部切除術」
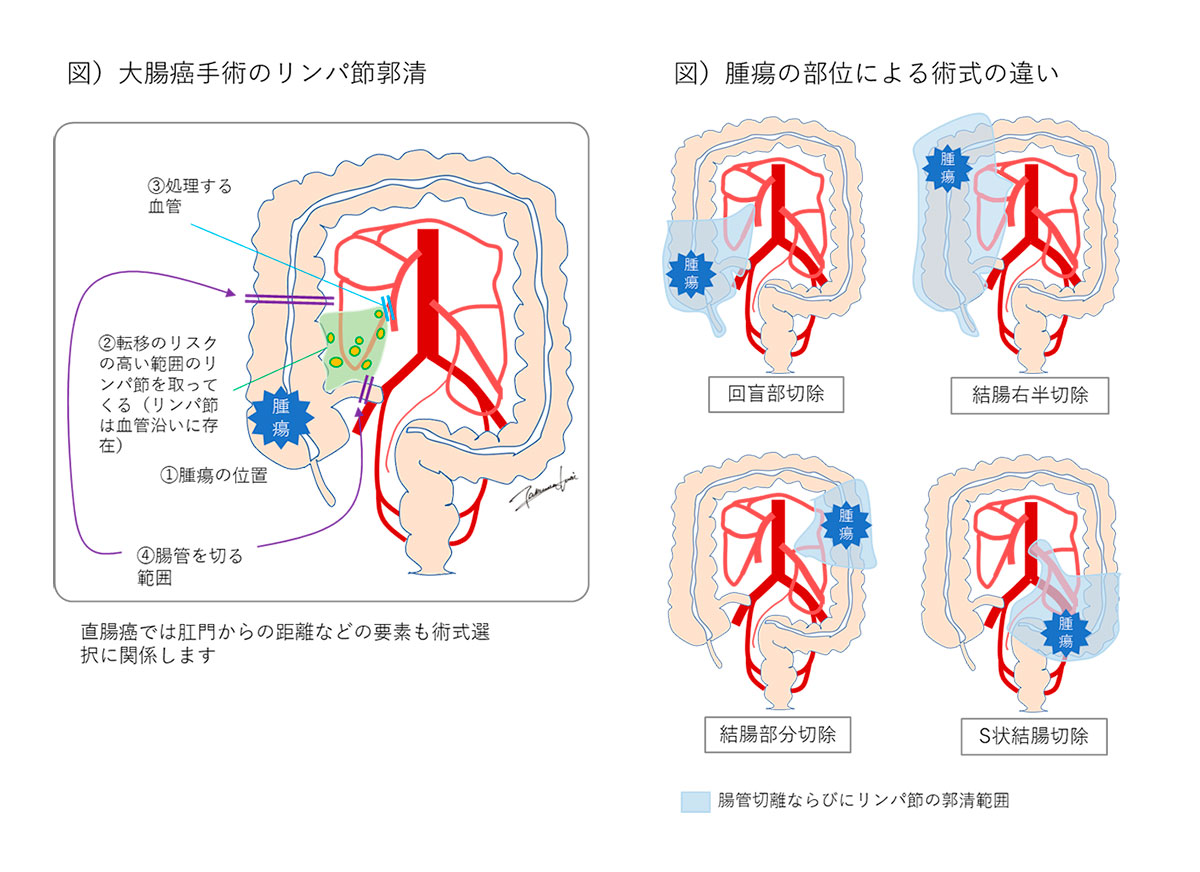
(参照:https://nms-surgery1.com/kanja_5_op02.html)
手術の適応になるのは、基本的に内視鏡治療で腫瘍がとり切れない場合の患者さんです。
大腸がんの治療では、手術を置いて他に根治を目指せる方法は今のところありません。原発ガンだけではなく再発や転移でも、手術による根治の可能性があるのは大腸がんの大きな特徴の一つです。
また早期のがんであっても、リンパ節転移のある段階ではがんとともに一定のリンパ節を切除する必要があるので、手術の適応となります。
腹腔鏡手術と開腹手術の2つのアプローチ方法で、悪性腫瘍と周辺の血管やリンパ節を摘出します。盲腸がんの場合、術式としては回盲部切除手術という方法でおこなわれます。
腹腔鏡手術
腹腔鏡手術はお腹に小さな複数の穴をあけて、そこから腹腔鏡や鉗子などの手術器具を挿入し、がんを切除します。
大きな傷を作り術後の回復に時間のかかる開腹手術と比較すると、腹腔鏡手術は、傷口を小さくすることで、体の負担を少なくしながらも同じ成果があげられます。
しかし一方で、悪性腫瘍を含めて大きく切り取らなくてはいけない場合には腹腔鏡手術での対応が困難な場合もあります。さらに医師により技術力に差が生じやすいのは腹腔鏡手術のデメリットといえるでしょう。
開腹手術
開腹手術は、全身麻酔をしたあとに悪性腫瘍とともに周辺のリンパ節も切除します。基本的には腫瘍部側から前後10cm程度を取り除き、残った腸同士を吻合するのがスタンダードな手術方法です。
人工肛門(ストーマ)は造設しなくてもよい場合も少なくない
盲腸がんは、腫瘍が肛門から離れた位置にあるため、手術後も肛門を温存できる可能性が高く、通常は人工肛門の造設は不要です。
盲腸がんを含めた結腸がんの手術では、腫瘍のある部分を切除し、残った腸管同士をつなぎ合わせる(吻合)ことが一般的です。この再接続が、盲腸がんでは比較的容易であるため、人工肛門を造設する必要が少ないとされています。
さらに盲腸がんの手術では、肛門括約筋などの排便機能に関わる筋肉を操作する必要がないため、術後も排便機能を維持しやすいとされているのです。
盲腸がんの薬物療法
盲腸がんに対する薬物療法は、がんの進行度や転移の有無、術後の再発リスクなどに応じて計画的に実施されます。
治療では「レジメン」と呼ばれる詳細な投与計画に基づいて、抗がん剤を一定の間隔で継続して投与します。
代表的なレジメンとしてFOLFOX(フルオロウラシル、オキサリプラチン、ロイコボリンの併用)や、CAPOX(カペシタビンとオキサリプラチンの併用)などが用いられます。
治療前には血液や画像検査を実施して、患者さんの体調や臓器機能を評価。治療開始後も、副作用(吐き気・しびれ・白血球減少など)への対応を重視しつつ、がんの縮小や進行の有無を定期的に確認します。
薬物療法は入院せずに外来でできることも多く、内服薬や携帯ポンプを使った自宅での投与も可能です。治療の目的は再発の予防や延命であり、身体への負担を抑えながら継続可能な計画が組まれます。
>>大腸がんの抗がん剤治療とは?主な薬の種類と治療の流れ、副作用対策まで徹底解説
フコイダン療法との併用
近年、抗がん剤治療と並行して「フコイダン療法」を取り入れるケースも増えています。フコイダンとは、昆布やモズク、ワカメなどに含まれる粘性のある多糖体で、免疫力の維持やがん細胞のアポトーシス(自然死)誘導、血管新生の抑制などが報告されています。
盲腸がんにおいても、標準治療である抗がん剤との併用により、QOL(生活の質)の向上や副作用の軽減を期待して取り入れる患者さんもいます。
実際にフコイダンを補助的に活用した治療では、抗がん剤の治療において抗がん剤単独投与の症例よりも副作用が緩和されたという声もありました。
がんとの闘病生活を意識する際にも、よりQOLを高めるための選択肢の一つとして注目されています。
詳しくはこちらの記事も参考にしてください。
>>フコイダンを抗がん剤と併用することで期待できる効果とは?
まとめ
盲腸がんは自覚症状に乏しく発見が遅れやすいがんの一つですが、早期に見つけて適切な治療をおこなえば、予後の改善が期待できます。
肛門から遠い部位に位置するため、術後も人工肛門を回避できるケースも少なくなく、生活の質(QOL)を保ちやすいのも特徴です。症状が出にくいぶん、定期的な検診や小さな体調変化に気を配ることが重要といえるでしょう。正確な知識と早めの行動が大切ですね。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 スキルス胃がんの症状は?早期発見方法や治療法について解説
スキルス胃がんの症状は?早期発見方法や治療法について解説2024.08.28
がん -
 肝細胞がんとは?その原因と治療法について
肝細胞がんとは?その原因と治療法について2021.08.31
がん -
 食道がんの初期「0・1期」の症状は?治療法~再発予防、余命までを解説
食道がんの初期「0・1期」の症状は?治療法~再発予防、余命までを解説2024.04.04
がん -
 【胃がんステージ4】症状・治療法は?余命についても解説
【胃がんステージ4】症状・治療法は?余命についても解説2024.03.13
がん -
 がんによる腸閉塞は?症状と一般的な治療法について解説
がんによる腸閉塞は?症状と一般的な治療法について解説2023.03.30
がん