2021.12.28
がん急性骨髄性白血病(AML)の初期症状とは?検査や治療法について解説

急性骨髄性白血病(AML)は、血液をつくる造血幹細胞が異常を起こし、正常な血液細胞が減少する病気です。進行が非常に早く、発症から短期間で重篤な症状が現れるため、早期発見・早期治療が重要といえます。
この記事では、急性骨髄性白血病(AML)の概要や初期症状、診断方法、治療法、予後について詳しく解説します。
>>白血病の種類と特徴を徹底解説:タイプ別症状と治療法の違い
目次
急性骨髄性白血病(AML)とは?
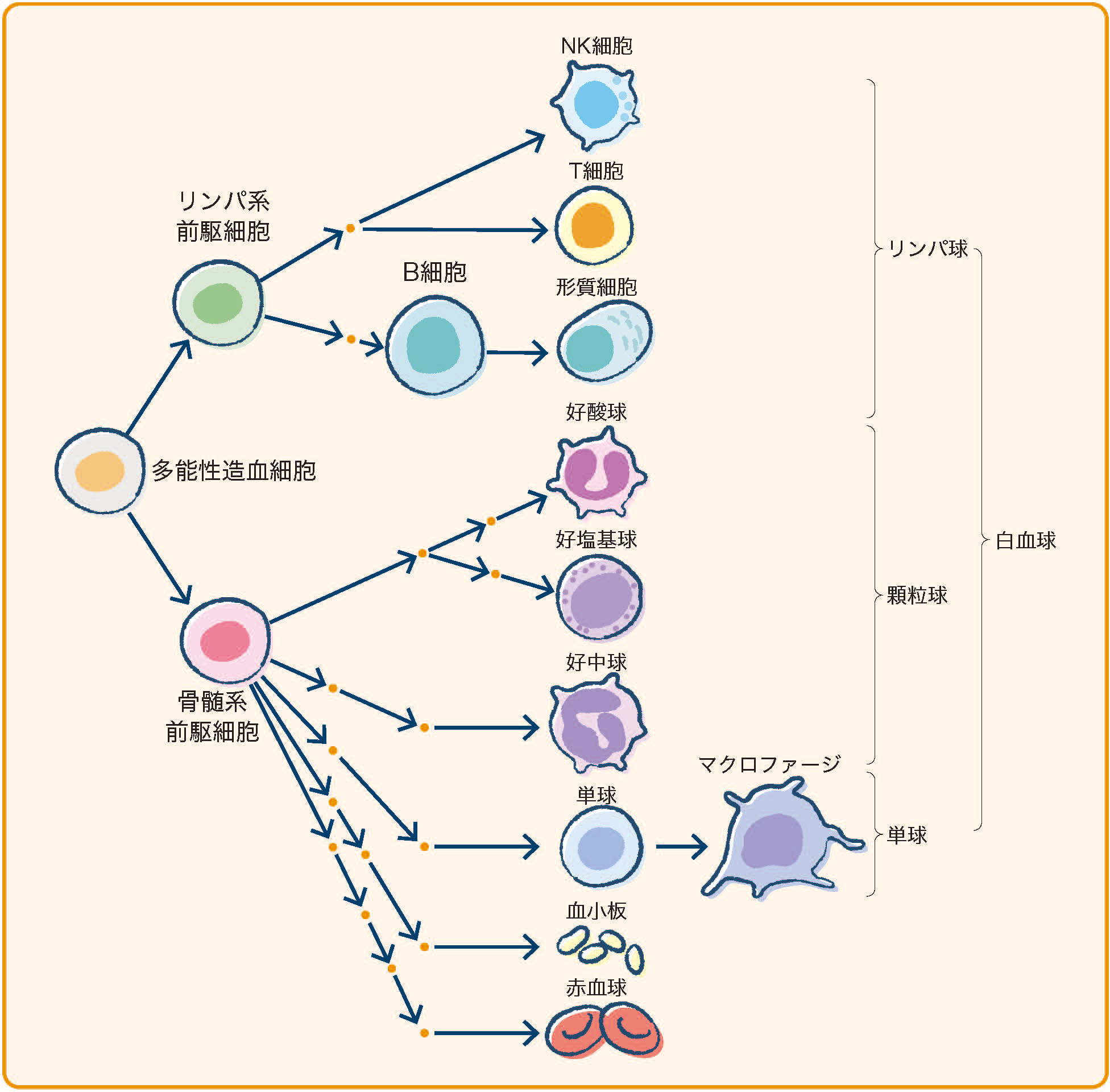
(参照:https://oshiete-gan.jp/leukemia/facts/basics/)
白血病は造血幹細胞ががん化し無制限に増殖する病気です。造血幹細胞は骨髄のなかで白血球・赤血球・血小板といった血液細胞へと分化していくのですが、その過程で何らかの異常が起きることでがん化します。白血病細胞が異常に増殖してしまうため、正常な白血球・赤血球・血小板が減少します。
白血病には大きく急性と慢性の違いがあり、さらにその中でも異常が起きる細胞により骨髄性とリンパ性の計4つのタイプにわけられます。
急性白血病は、骨髄系の血液細胞の分化が一定の段階で停止してしまい、未熟な細胞が増殖する病態です。
また、急性白血病の場合は急速に病状が進んでいくのも特徴の一つです。
白血病のなかでも、比較的患者数の多いタイプの白血病といえます。
急性骨髄性白血病の初期から現れる症状
急性骨髄性白血病の要因は、血液細胞として正常に働かない白血病細胞の無制限な増殖です。
正常な血液細胞が減って白血球・赤血球・血小板の血液の正常な機能がきちんと働かなくなることでさまざまな症状が出現します。
急性骨髄性白血病の進行スピードは非常に急速で、急激に全身に多彩な症状が現れます。発症初期は風邪やインフルエンザのような症状によく似ているのも特徴の一つです。
貧血による症状(赤血球の減少)
赤血球が減少すると、全身への酸素供給量が低下し、息切れや動悸、倦怠感などの症状が現れます。
出血しやすくなる症状(血小板の減少)
血小板は主に血液を固めて止血する作用を持ちます。強くぶつけたわけでもないのにあちこちに青あざができたり、小さなケガでも出血しやすく止まりにくい、歯磨きをしているだけなのに歯ぐきから出血するなどの症状が現れます。
感染症にかかりやすくなる(白血球の異常)
急性骨髄性白血病の場合、白血球の減少によりさまざまな感染症症状が起こりやすくなります。細菌やウイルスと戦う白血球が減ることで、風邪をひきやすくなるほか、高熱をともなう尿路感染症や肺炎、進行すると命にも関わる敗血症などの感染症にかかりやすくなります。
骨や関節の痛み
急性骨髄性白血病(AML)の症状として、骨や関節の痛みが現れることがあります。骨の内部(骨髄)で白血病細胞が増殖することで、骨膜や周囲の神経が圧迫され、痛みを感じるようになると考えられています。
特に、長管骨(大腿骨や上腕骨など)や背骨に痛みを感じることが多く、小児患者では関節炎と間違われることもあります。進行すると、動くたびに痛みを感じるようになり、日常生活にも支障をきたす場合があります。
急性骨髄性白血病に気付くきっかけ
白血病の初期症状は、症状に気付きやすいものもあれば気付きにくいものもあります。
普段の自身の体調と比較して、早期発見・早期治療のために早めの受診を心がけたいところです。
血液検査での異常を指摘されたケース
はっきりとした症状が現れていなかったり、多少の体調不良であれば風邪だろうと勘違いして見過ごしてしまうことも少なくありません。
白血病の初期でも白血球数や赤血球・血小板の異常は顕著に起こるので、風邪だと思って受診して、治療を始めたけれども軽快せずに悪化する、長引くなどの際に血液検査を受け、発覚する例もあります。
風邪や体調不良が長引いたケース
急性骨髄性白血病の場合、倦怠感や発熱などの症状が現れやすくなります。普段ならすぐに治るのに、長引いていたり悪化することをきっかけに発覚するケースもあるようです。
急性骨髄性白血病(AML)の進行スピード
急性骨髄性白血病は高齢者に多い疾患ではありますが、各年代に見られるのも特徴の一つです。初期症状としては貧血や発熱出血傾向など風邪と似たような症状が強く現れます。
非常に早いスピードで急激に進行するのもこのタイプの白血病で、無治療の場合、週単位で増悪していく可能性があるので数ヵ月で命に関わることも少なくありません。
病気が発覚した場合、すぐに治療を必要とするのが急性骨髄性白血病(AML)です。
急性骨髄性白血病の検査・診断方法
急性骨髄性白血病の場合、何らかの症状がありかかりつけ医などを受診し、血液検査などから疑わしい結果が得られた場合や、地域の健康診断などで血液のがんが疑われる異常が見られたら「血液内科」という血液のがん専門の診療科に受診し、確定診断へ向けての検査を進めていきます。
急性白血病としての何らかの症状を呈していて、血液検査での異常が疑われる場合、まずはリンパ系の病気であるか骨髄系の病気であるかを分別するための検査をおこないます。
一般的にはより詳しい血液像の状態を把握するために、追加の血液検査をおこないながら骨髄検査をして、採取した骨髄を活用して
生検をおこないます。あわせて染色体や遺伝子の異常の有無を調べます。
あわせて画像検査も実施して、リンパの腫れや異常の有無、その広がり具合なども確認します。詳細の検査方法については以下の記事も参考にしてください。
>>白血病の検査方法とは?骨髄検査・血液検査・遺伝子検査まで詳しく解説
急性骨髄性白血病の治療法
急性骨髄性白血病は、複数の薬を使いながら完全寛解を目指すのが基本です。急性骨髄性白血病は病状の進行が早いため、数ヵ月放置すれば命に危険がおよびます。できるだけ早く治療を開始するのが原則です。
寛解導入療法
急性骨髄性白血病の治療は、初回に寛解導入療法として抗がん剤の多剤併用療法がおこなわれます。血液学的完全寛解を目指しておこなわれるのが前提です。
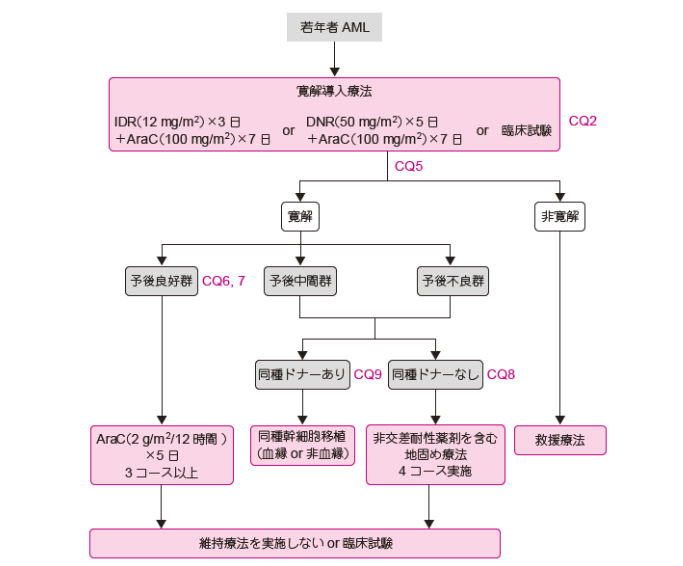
(参照:https://medical.nikkeibp.co.jp/leaf/all/cancernavi/report/202212/577519.html)
若年者や体力のある高齢者であれば、強い抗がん剤を用いて治療を進めます。シタラビンという薬剤とアントラサイクリン系の薬を用いて進めます。
強固な導入療法がおこなえる場合は、通常1コースで終了します。強い抗がん剤を使えるのはメリットですが、骨髄抑制が強いというデメリットもあります。
また、アントラサイクリン系は心臓に負担がかかる薬剤でもあり、心機能に問題があればこの治療を実施するのは難しくなります。
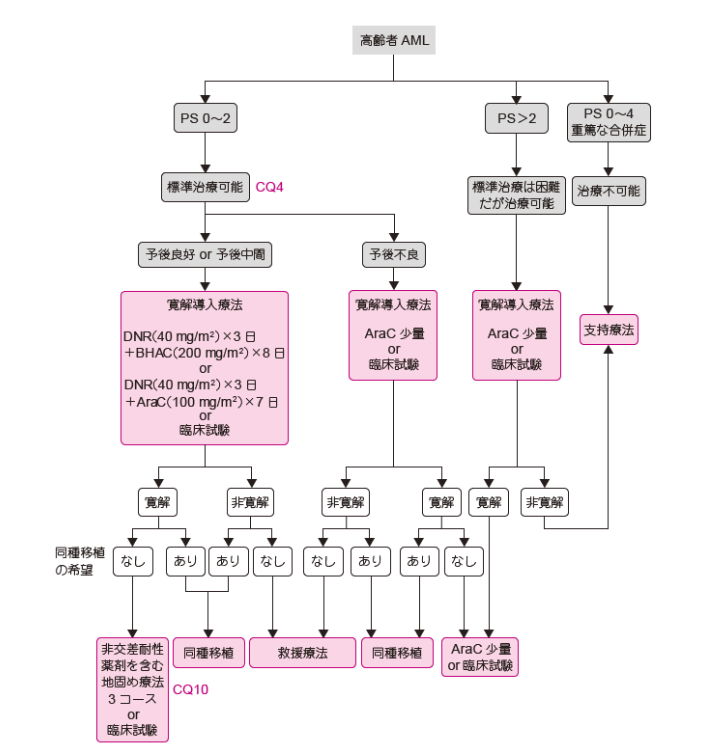
(参照:https://medical.nikkeibp.co.jp/leaf/all/cancernavi/report/202212/577519.html)
一方で高齢者や持病のある患者さんの場合、強固な抗がん剤は用いません。ベネトクラクスとアザシチジンを用いた抗がん剤の投与を複数回おこない、寛解を目指します。
地固め療法(寛解後導入療法)
地固め療法(寛解後導入療法)は寛解の状態をより確実で強固なものにするために実施します。強い治療で寛解を得られた場合には、シタラビン大量療法などを1〜4コースおこないます。弱めの治療で寛解を得られた場合には、寛解導入療法と同じ治療を継続します。
予後がよいとはいえない場合、可能であれば造血幹細胞移植を検討します。
救援療法
弱めの抗がん剤での治療を進めている場合など、寛解導入療法をおこなっても寛解に至らない場合もあります。
その場合は「救済療法」と呼ばれる治療で、再び寛解を目指します。
基本的には同じ薬か、少し薬を変えて同じような治療をくり返していきます。
遺伝子検査などで特定の遺伝子異常が見られれば「分子標的薬」を使用することも検討されます。
また、可能であれば造血幹細胞移植を検討する症例もあります。
遺伝子異常がある場合におこなわれるFLT3阻害薬による治療
急性骨髄性白血病の場合、特定の遺伝子異常が確認されれば分子標的薬の一つである「FLT3阻害薬」のキザルチニブやギルテリチニブが使用されます。FLT3に異常がある場合、従来の抗がん剤が効きにくいと考えられているためです。
骨髄移植
造血幹細胞移植(骨髄移植)は、白血病の根治を目指す治療法の一つです。化学療法や放射線治療で白血病細胞を除去したあと、健康な造血幹細胞を移植し正常な血液細胞の再生を促します。
【主な移植方法】
1.同種造血幹細胞移植
ドナーから提供された造血幹細胞を移植し、患者さんの骨髄機能を回復させる方法です。デメリットとして「GVHD(移植片対宿主病)」などの合併症リスクがあります。
(主な適応条件)
- 化学療法で寛解しない、または再発リスクが高い場合
- HLA型が一致するドナーが見つかった場合
2.骨髄非破壊的移植(ミニ移植)
免疫抑制剤を用いる低侵襲な移植法です。高齢者や体力の低い患者にも適応可能ですが、再発しやすいのがデメリットです。
(主な適応条件)
- 60歳以上など、従来の移植ではリスクが高い患者さん
- 持病などで強い抗がん剤治療が困難な場合
3.臍帯血移植
出産時のへその緒から採取した血液を使用する移植法です。ドナーの負担はないですが、造血幹細胞の数が少なく免疫回復に時間がかかるのがデメリットです。
詳しくは以下の記事を参考にしてください。
>>白血病の治療法とは?:効果的な治療法とアプローチについて徹底解説
急性骨髄性白血病の予後と生存率
急性骨髄性白血病(AML)は、白血病のなかでも治療の難易度が高いとされる病気ですが、近年の治療法の進歩により、生存率は向上しています。
AMLの予後や生存率は、年齢や遺伝子異常の有無、治療法によっても大きく異なります。特に、小児や若年成人(AYA世代)と高齢者では治療成績に大きな差があるのが実情です。
小児・AYA世代のAMLと強固な抗がん剤治療を受けられないAMLの違い
(参照:https://oici.jp/hospital/news/5462/)
AMLの治療成績は、年齢によって大きく変わります。小児やAYA世代(15~39歳)は、強固な化学療法がおこなえる対象でもあり化学療法への反応も比較的良好です。
そのためか、5年生存率は小児で77.0%、若年成人で66.5%と報告されています。一方、強力な治療に耐えられないと考えられる症例では、生存率の数値は芳しくありません。
さらに、AMLは特定の遺伝子異常によって予後が大きく左右され、近年では分子標的薬の導入により一部のAMLの治療成績が改善されています。
AMLの生存率は患者の年齢や治療の選択肢によって大きく異なり、特に若年者では良好な結果が得られることも多いのですが、体力や心機能に問題のある症例では依然として厳しい予後が課題となっています。
詳しくは以下の記事を参考にしてください。
>>白血病の治る確率は?治療の進歩と生存率の実情について解説
まとめ

急性骨髄性白血病(AML)は、進行が早く適切な治療を受けなければ数ヵ月以内に命に関わる病気ですが、近年の治療法の進歩により、生存率は徐々に向上しています。特に、小児や若年成人では治療成績が良好なケースも増えており、分子標的薬や造血幹細胞移植などの治療が新たな希望をもたらしています。
AMLの早期発見には、長引く発熱や倦怠感、貧血、出血傾向などの症状に注意し、異常を感じたら速やかに医療機関を受診することが大切です。治療法の選択肢を理解し、適切な治療を受けることで、よりよい予後を目指すことができます。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
「中分子フコイダン」を用いた臨床結果の一例を紹介しています。どういった症状に効果があるか具体的に知りたい方は臨床ページをご覧ください。
>>「中分子フコイダン」を用いた臨床結果
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
がんの種類を知る
おすすめの関連記事
-
 すい臓と食事の関係|すい臓がん予防・治療中に意識すべき食生活とは?
すい臓と食事の関係|すい臓がん予防・治療中に意識すべき食生活とは?2025.09.29
がん -
 白血病の末期症状と治療法は?種類ごとの違いや生存率について解説
白血病の末期症状と治療法は?種類ごとの違いや生存率について解説2025.03.28
がん -
 食道がんステージ2・3の治療法・余命を解説!こんな症状は要注意
食道がんステージ2・3の治療法・余命を解説!こんな症状は要注意2024.04.04
がん -
 胆嚢がんとは?症状や危険因子について
胆嚢がんとは?症状や危険因子について2022.02.24
がん -
 慢性骨髄性白血病の症状は?診断から治療までを解説!
慢性骨髄性白血病の症状は?診断から治療までを解説!2023.08.04
がん






