2021.12.28
がん乳がんの治療法とは?乳がんの進行度に応じた「薬物・手術・放射線」などの治療法選択の考え方を解説
乳がんは女性が罹患するがんの中では第1位の罹患率を誇ります。乳がんはその病態として、腫瘍の大きさやリンパ節転移などの広がりだけではなく、ホルモンの影響を受けて進行するかどうかなど複雑な要因が絡み合っています。この記事では乳がんの治療法について詳しく解説していきます。
目次
乳がんは5つのステージにわかれる
乳がんは腫瘍の大きさや広がりから、主に0期から4期の5つのステージにわかれています。 0期は1つの乳管(母乳の通り道)内にがん細胞が留まっている状態。非浸潤性と言われています。 1期以降は乳管外にがん細胞が広がりを見せてきます。腫瘍の大きさだけでみると2㎝以下が1期、2㎝‐5㎝が2期、それ以上になると3期となります。
※ 非浸潤:がんが小葉にとどまっている状態
また、リンパ節転移の状態をみると2期以降でわきの下のリンパや内胸リンパへの転移が見られ、3期以降は鎖骨下リンパにまで広がりを見せます。4期は腫瘍の大きさに関わらず、多臓器への遠隔転移が見られる状態です。
治療法決定までの流れ
ステージやサブタイプ、リンパ節について詳しくはこちらの記事「乳がん初期」を参考にしてください。
>>初期乳がんの症状は?早期発見の対策と意識すべき生活習慣について解説
薬物療法
乳がん治療のメインとなる方法のひとつが薬物療法です。乳がんの治療に使われる薬は大きくわけてホルモン剤、抗がん剤、分子標的薬の3つがあります。主に1-4期の乳がんに適応されます。
ホルモン剤
乳がんの中には女性ホルモン受容体を持っている「ルミナル」というサブタイプがあります。ルミナルタイプはホルモン剤の効果が期待できるがんです。このタイプはホルモンの影響によりがん細胞が増殖するので、ホルモン剤によってがん細胞の増殖を停止させたり、女性ホルモンそのものを減少させることでがん細胞を消滅させたりといった効果が期待できます。
分子標的薬
がん細胞の増殖を促進するハーツ(HER2)タンパクというものがあり、これががん細胞の表面に多く存在するタイプは分子標的療法の対象です。分子標的薬は、細胞のがん化やがん細胞の増殖に関与するタンパク質や酵素を標的にします。従来行われていた抗がん剤よりも、よりピンポイントにがん細胞を標的とした治療が可能になります。
この分子標的薬の出現により、従来はハーツタイプのがんは悪性度の高いがんでしたが、今では治療可能ながんになりました。
抗がん剤
ルミナルタイプでもなくハーツタンパクも確認できない「トリプルネガティブ」というタイプの乳がんには、抗がん剤を使用します。このタイプはがんの増殖スピードが高く、抗がん剤が有効的な治療法とされています。
またルミナルタイプでもB型と呼ばれるA型より再発しやすいものは、ホルモン剤に加えて抗がん剤を使って治療を進めます。抗がん剤は、がん細胞が分裂する際のさまざまな段階に働きかけてがん細胞を消滅させます。
手術療法
乳がんの手術では乳房とリンパ節を切除します。乳房切除術については、全切除か部分切除のいずれかに分けられます。
リンパ節については、最初から腫瘍周囲の脂肪を含めてすべてのリンパ節を切除する郭清か、センチネルリンパ節というリンパ節の元となる部分を生検するために切除するかのいずれかになります。0期の根治を目指す場合や、1-3期の薬物療法で腫瘍が小さくなった場合に行われます。
乳房全摘出術
乳頭(乳首)や乳輪を含めて乳房全体を切除するのが乳房全摘出術です。しこりが大きい場合や皮膚に向かってがんが及んでいる場合などは、基本的に乳房全摘出術の適用です。
1期や0期の小さながんでも、乳管に沿って周囲へがんの広がりがあれば、乳房全摘出術が適用となる例もあります。
乳房全摘出術を行う場合、患者さんによっては乳房再建術を希望する場合もあります。乳房再建を希望する場合は余分な皮膚や乳頭を残す方法などもありますが、その分がんが残る可能性もあるため、予後も踏まえて主治医とよく相談しながら検討することが重要です。
部分切除
部分切除術は、乳房の一部だけを切除して乳房の膨らみを温存する方法です。
温存する場合、放射線照射と合わせて治療が進められるケースがほとんど。 部分切除術では、想定されるがんの範囲から余裕を持って広めに切除します。
部分切除では常に顕微鏡レベルでがん細胞の残り方を確認できるわけではないので、微小ながん細胞が残る可能性があります。そのため、術後放射線療法を合わせて行うケースが見られます。
センチネルリンパ節生検・リンパ節郭清
乳がんではがん細胞はリンパ管の中の流れにのって転移することもあります。リンパ節の手術も乳がん治療においては重要な要素。
明らかに転移が見られるリンパ節は術前検査で確認できますが、小さな転移は切除してみて 顕微鏡でチェックしてみないとわからないこともあります。
ですので、乳がん手術では合わせてリンパ節の切除もします。リンパ節だけではなく、わきの下の脂肪なども含めがんの広がりを予想して広く切除することを「リンパ節の郭清術」と言います。
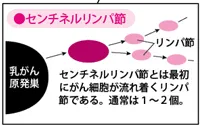
(参照:https://cancer.qlife.jp/breast/breast_feature/article82.html)
センチネルリンパ節はリンパ液が流れるリンパ管の途中で、がん細胞や細菌などの異物が含まれていないかキャッチし排除する役割を持っています。
リンパ節転移が起こる主幹となるリンパ節なので、センチネルリンパ節を切除・検査して転移がない場合は不要なリンパ郭清をしなくてもよくなるのです。
今では手術でこのセンチネルリンパ節を取り、手術中に結果が出る「迅速病理検査」を行い、転移の有無をチェックします。転移が見つかった場合のみ郭清を手術中に追加する方法が主流です。 この方法により不要なリンパ郭清をする必要がなくなり、患者さんの手術後のダメージはより小さくできるようになりました。
乳房再建術
乳房の切除術とは別に行われる方法です。乳がんを取り除くために失われた乳房の形を取り戻すための手術が乳房再建術です。
現在では保険診療の対象となり、乳がん治療後の選択肢のひとつになっています。乳房切除術は外科担当ですが、再建手術は主に形成外科医が担当。
両者の診療科で連携を取りながら治療を進めます。乳房再建術には自分のお腹の脂肪や背中の皮膚を移植して膨らみを持たせる方法と人工乳房を挿入する方法の2つがあります。
それぞれメリット・デメリットがあるので主治医とよく相談し治療方針を検討します。

‘(参照:https://gooday.nikkei.co.jp/atcl/report/14/091100023/020900018/)
放射線療法
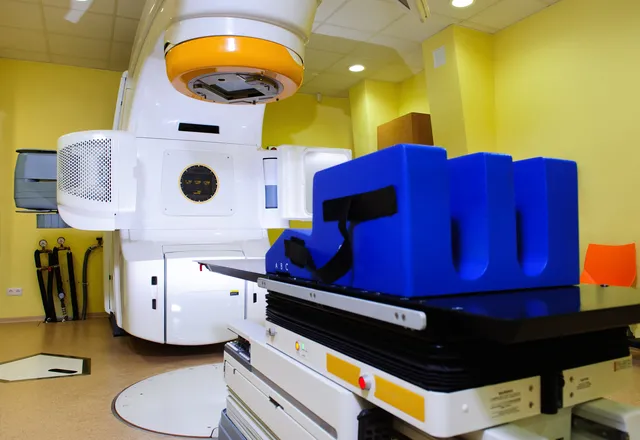
放射線療法は、0期〜4期すべての症例に対し施行される場合があります。乳房温存術後の残った乳房に対して行うか、乳房全切除術後であってもリンパ節転移が複数認められた場合などに行われます。放射線は体の中を通過して細胞にダメージを与えます。
正常細胞にもがん細胞にも放射線照射のダメージはあるのですが、がん細胞の方が正常細胞に比べてダメージを受けやすいことを利用した治療法です。
放射線療法では多量の放射線を一度に当てると正常の細胞まで死滅してしまうので、少量ずつにわけて複数回照射します。週5日の治療を5-6週続け、25回照射するのが通常です。
放射線照射量としては合計50グレイ照射するのが一般的。 最近では1回の線量を少し増やして、16回程度で終わらせる「寡分割照射方法」もあります。
※グレイ:「もの」が単位質量あたりに放射線から受けるエネルギー量を示す単位
近年では外来での治療が主流になりつつあります。
まとめ
乳がんの治療法は多岐にわたり、患者のステージやサブタイプに応じて選択されます。主な治療法は薬物療法、手術療法、放射線療法です。
これらの治療法は乳がんの種類や進行度に合わせて検討され、患者さんの希望なども加味されます。女性の象徴である乳房に変化が加わるからこそ、よく話し合い、後悔のない選択をしたいですよね。
今回の情報を元に、治療方針検討の際の参考になれば幸いです。
近年のがん治療には統合医療もおこなわれるようになっています。
なかでも注目を集めているのがフコイダン療法。中分子フコイダンが持つ作用に着目した療法で、がん治療によい効果をもたらすと期待されています。
フコイダン療法は、抗がん剤との併用が可能です。
それだけではなく、抗がん剤と併用することでその効果を高め、副作用の軽減も見込めると言われています。
>>フコイダンとがん治療についてもっと詳しく知りたい方はこちらへ
がん治療における選択肢の1つとしてフコイダン療法があることを念頭に置き、医師と相談したうえでベストな治療方法を考えていきましょう。
おすすめの関連記事
-
 がん患者のうつ病やうつ状態の対応とポイント
がん患者のうつ病やうつ状態の対応とポイント2023.02.27
がん -
 ステージ4のがん、生存率について|治療にはどんな方法がある?
ステージ4のがん、生存率について|治療にはどんな方法がある?2022.11.30
がん -
 がんを早期発見するには?検査方法などを詳しく解説
がんを早期発見するには?検査方法などを詳しく解説2022.01.31
がん -
 がんの痛みは治療できる|痛みの原因と治療方法について
がんの痛みは治療できる|痛みの原因と治療方法について2022.10.27
がん -
 がんの進行速度について徹底解説【早い・遅いの違い】
がんの進行速度について徹底解説【早い・遅いの違い】2022.02.24
がん